ノキサフィルは、成人および 13 歳以上の小児患者の以下の種類の真菌感染症の治療に使用できます。
- アスペルギルス科の真菌によって引き起こされる感染症で、アムホテリシン B またはイトラコナゾールによる治療中に改善がみられなかった場合、またはこれらの薬剤による治療を中断する必要があった場合。
- フザリウム属の真菌によって引き起こされる感染症で、アムホテリシン B による治療中に改善がみられなかった場合、またはこの薬剤による治療を中断する必要があった場合。
- イトラコナゾールによる治療中に改善がみられなかった場合、またはこの薬剤による治療を中断する必要があった場合に、色素芽真菌症およびマイセトーマとして知られる疾患を引き起こす真菌感染症。
- コクシジオイデスと呼ばれる真菌によって引き起こされる感染症で、アムホテリシン B、イトラコナゾール、フルコナゾールのいずれか 1 つまたは複数による治療中に改善が見られない場合、またはこれらの薬剤による治療を中断する必要がある場合。
- カンジダと呼ばれる真菌によって引き起こされる口または喉の領域の感染症で、初期感染症と考えられます。
ノキサフィルは、酵母菌や糸状菌などの侵襲性真菌感染症を発症するリスクが高い 13 歳以上の患者(血液中の白血球が以前から少ない患者など)の予防にも適応されます。長期間または造血幹細胞(骨髄)移植を受けた人。
ノクセイルはどのように機能しますか?
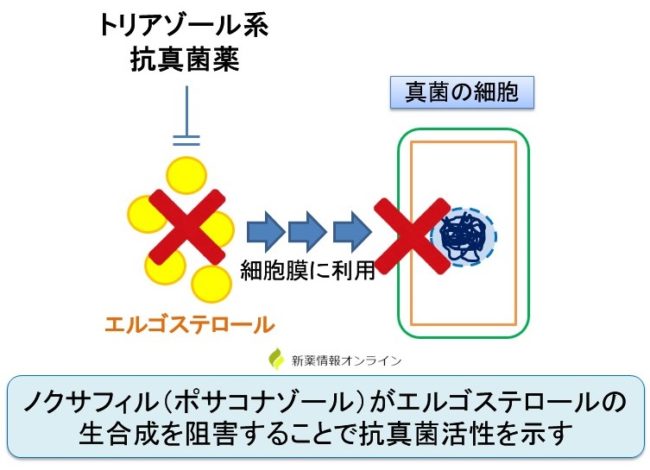
ノクサフィルは、トリアゾール系抗真菌薬と呼ばれる医薬品グループに属し、さまざまな真菌感染症の予防と治療に使用されます。ノクサフィルは、人間に感染症を引き起こす可能性のあるある種の真菌を破壊または増殖を阻止することによって作用します。
ノクサフィルの禁忌
この薬は以下の人による使用は禁忌です。
- ポサコナゾールまたはノクサフィルの他の成分に対するアレルギー(過敏症)。
- 麦角アルカロイドを含む薬(片頭痛の治療に使用)を服用している場合。ポサコナゾールは血中のこれらの薬剤のレベルを上昇させる可能性があり、体の一部への血流が大幅に減少し、組織が損傷される可能性があります。
以下に挙げる薬剤のいずれかを服用している場合は、ポサコナゾールを併用すると血中の薬剤濃度が上昇し、心拍リズム障害を引き起こす可能性があります。
- テルフェナジン(アレルギーの治療に使用されます);
- アステミゾール(アレルギーの治療に使用されます);
- シサプリド(胃の問題の治療に使用されます);
- ピモジド(トゥレット障害の症状の治療に使用されます);
- ハロファントリン (マラリアの治療に使用);
- キニジン(不整脈の治療に使用);
- 高血中コレステロール値の治療に使用されるシンバスタチン、ロバスタチン、アトルバスタチン、または同様の薬(HMG-CoA レダクターゼ阻害剤またはスタチンと呼ばれる)の一部を服用している。
ノクサフィルの使い方
Noxafil の各ボトルには計量スプーンが付属しており、経口懸濁液を 2.5 mL および 5 mL の用量で使用できます。薬を使用する前にボトルを振ってください。
ノクサフィルは医師の判断に従ってのみ使用してください。医師はあなたの反応と臨床状態を監視して、ノクサフィルによる治療をどのくらい続けるか、1日の投与量を変更する必要があるかどうかを決定します。
|
表示 |
用量 |
| 難治性真菌感染症の治療 | 通常の食事に耐えられない場合は、1 日 2 回、懸濁液 400 mg (5 mL スプーン 2 杯) を食事または栄養補助食品と一緒にお摂りください。食事や栄養補助食品を摂取できない場合、医師は 200mg (計量スプーン 5mL) を 1 日 4 回摂取するようアドバイスします。 |
| カンジダ症の初期治療 | 治療初日は1回200mg(計量スプーン5mL)を摂取してください。初日以降は、100mg (2.5mL) を 1 日 1 回食事と一緒に、または通常の食事に耐えられない場合は栄養補助食品と一緒に摂取してください。 |
| 重篤な真菌感染症の予防 | 通常の食事に耐えられない場合は、1 日 3 回 200mg (5 mL スプーン 1 杯) を食事または栄養補助食品と一緒にお摂りください。 |
治療の時間、用量、期間を常に遵守し、医師の指示に従ってください。医師の知識なしに治療を中止しないでください。
ノクサフィルの使用を忘れた場合はどうすればよいですか?
服用を忘れた場合は、思い出した時点ですぐに服用し、以前と同じように治療を続けてください。
ただし、新しい服用時間が近づいている場合は、予定された時間に従ってその服用量を服用してください。飲み忘れた分を補うために 2 回分を服用しないでください。
疑問がある場合は、薬剤師、医師、歯科医師に相談してください。
ノクサフィルの予防措置
患者情報
この薬の服用を開始する前に、説明書をよくお読みください。
- このリーフレットは、必要になる場合があるので保管しておいてください。
- さらに質問がある場合は、医師または薬剤師に問い合わせてください。
- この薬はあなたのために処方されました。他の人には勧めないでください。たとえ彼らが示す症状が自分のものと明らかに似ていたとしても、彼は彼らを傷つけることができます。
- 副作用が重篤になった場合、または説明書に記載されていない副作用に気づいた場合は、医師または薬剤師に相談することをお勧めします。
ノクサフィルの使用には特に注意してください。
薬を服用する前に医師または薬剤師に相談してください。心拍リズムの変化のリスクがあるため、ポサコナゾールと一緒に服用すべきではない上記の薬に加えて、ポサコナゾールと併用するとこの種の変化のリスクを高める可能性のある他の薬もあります。服用しているすべての薬(処方薬または市販薬)を必ず医師に報告してください。
医師に報告してください:
- ケトコナゾール、フルコナゾール、イトラコナゾール、ボリコナゾールなどのアゾール系またはトリアゾール系の他の薬に対してアレルギー反応を起こしたことがある場合。
- 肝臓に問題がある、または肝臓に問題があったことがある。このような場合、ノクサフィルの使用中に特定の血液検査を実施する必要がある場合があります。
- 腎臓に問題がある場合、および/または腎臓に影響を与える薬を服用している場合。
- 重度の下痢または嘔吐がある場合、これらの症状によりノキサフィルの有効性が制限される可能性があります。
- 以下の健康上の問題のいずれかと診断されたことがある場合:
- 検査(心電図 – ECG)での異常な心拍リズムの追跡。QTc 間隔が長いことを示します。
- 心不全;
- 心拍数の低下(徐脈)。
- 心臓のリズムの乱れ。
- カリウム、マグネシウム、またはカルシウムの血中濃度の変化。
ノクサフィルの成分の一部に関する重要な情報:
ノクサフィルには、懸濁液 5mL あたり約 1.75g のグルコースが含まれています。グルコース-ガラクトース吸収不良と呼ばれる症状がある場合はこの薬を服用しないでください。また、何らかの理由で糖分の摂取量を監視する必要がある場合は、この量のグルコースを考慮する必要があります。
糖尿病の方は注意:砂糖が含まれています。
ノクサフィルの副作用
すべての薬と同様に、ノクサフィルも副作用を引き起こす可能性があります。
一般的な副作用 (患者 100 人に 1 人以上で発生):
- 頭痛、めまい、しびれまたはうずき感;
- 眠気;
- 吐き気、食欲不振、腹痛または腹痛、下痢、嘔吐、鼓腸、口渇;
- 肝機能検査の変化。
- 発疹;
- 脱力感、疲労感。
- 血液中の白血球数の減少(感染症のリスクを高める可能性があります)。
- 熱;
- 血液中の塩分(イオン)の異常なレベル。
まれな副作用 (患者 1,000 人に少なくとも 1 人で発生):
- 貧血、血小板(血液凝固を助ける細胞)およびある種の白血球の減少、リンパ腺の肥大。
- アレルギー反応;
- 血糖値が高い。
- 感覚または運動障害、震え、発作;
- 心臓のリズムの変化(動悸を含む)および心臓検査(心臓のリズムを示すECGなど)。
- 高血圧または低血圧。
- 膵臓の炎症;
- 肝臓の炎症、肝臓の損傷、黄疸(皮膚や目の黄色の変色);
- 腎機能の問題、腎不全。
- 月経障害;
- かすみ目;
- 脱毛、かゆみ。
- 口内炎;
- 悪寒、全身の倦怠感または脱力感。
- 体の痛み(筋肉や関節を含む)、背中の痛み。
- 体液貯留、薬レベルの変化。
まれな副作用 (患者 10,000 人に少なくとも 1 人で発生):
- 肺炎またはその他の肺損傷。
- すべての血球の数が少ない、血液凝固障害、出血。
- 広範囲の水疱性発疹や皮膚の剥離などの重度のアレルギー反応。
- 副腎の機能低下。
- 脳機能の変化、失神。
- 腕や脚の痛み、脱力感、しびれ、うずき。
- うつ;
- 複視、視野内の盲目または黒点。
- 聴覚の問題;
- 心不全または心臓発作、心臓のリズム障害。
- 脳卒中、脳、手足、肺の血栓。
- 腸の出血。
- 肝不全、肝臓と脾臓の肥大、肝臓過敏症;
- 水疱性発疹、皮下出血による皮膚の広範な紫色の変色。
- 腎臓の炎症;
- 胸の痛み;
- 顔や舌の腫れ。
注意: この製品は新薬であり、研究により許容できる有効性と安全性が示されていますが、たとえ正しく指示され使用されたとしても、予測できないまたは未知の有害事象が発生する可能性があります。この場合は医師または歯科医師に知らせてください。
ノクサフィル特別集団
妊娠

この薬は、医師または歯科外科医のアドバイスなしに妊娠中の女性が使用すべきではありません。
妊娠している場合、または妊娠している可能性がある場合は、ノクサフィルの服用を開始する前に医師に相談してください。医師の指示がない限り、妊娠中にノクサフィルを使用しないでください。あなたが出産可能な年齢に達している場合は、ノキサフィルを服用している間は効果的な避妊法を行ってください。ノクサフィルの使用中に妊娠した場合は、すぐに医師に相談してください。
授乳
ノキサフィルによる治療を受けている場合は授乳しないでください。
機械の運転と操作
ノクサフィルが車の運転や機械の使用に及ぼす影響に関する情報はありません。
眠気や目のかすみなど、運転や機械の操作に問題を引き起こす可能性のある事象が発生した場合は、医師に知らせてください。
ノクサフィルの成分
経口懸濁液の各 mL には以下が含まれます。
ポサコナゾール40mg。
賦形剤:
ポリソルベート 80、シメチコン、安息香酸ナトリウム、クエン酸ナトリウム二水和物、クエン酸一水和物、グリセロール、キサンチン、液状ブドウ糖、二酸化チタン、人工チェリーフレーバー、精製水。
ノクサフィルの過剰摂取
薬を過剰に摂取したのではないかと心配な場合は、すぐに医師または医療専門家に連絡してください。
この薬を大量に使用する場合は、すぐに医師の診察を受け、可能であれば薬のパッケージまたは説明書を持参してください。さらに詳しいガイダンスが必要な場合は、0800 722 6001 までお電話ください。
ノキサフィルの薬物相互作用
ポサコナゾール(有効成分)に対する他の薬剤の影響
ポサコナゾールは、UDP (フェーズ 2 酵素) によるグルクロン酸抱合によって代謝され、p-糖タンパク質 (P-gp) 流出の基質です。したがって、これらのクリアランス経路の阻害剤または誘導剤は、ポサコナゾール血漿濃度に影響を与える可能性があります。
リファブチン (300 mg 1 日 1 回)
ポサコナゾールのCmax (最大血漿濃度) と AUC (曲線下面積 – 血漿濃度/時間) をそれぞれ 43% と 49% 減少させました。ポサコナゾールとリファブチンの併用は、患者への利益がリスクを上回る場合を除き、避けるべきです。
フェニトイン (200 mg 1 日 1 回)
ポサコナゾールの C maxと AUC がそれぞれ 41% と 50% 減少しました。ポサコナゾールとフェニトインの併用は、患者への利益がリスクを上回る場合を除き、避けるべきです。
シメチジン (400 mg 1 日 2 回)
ポサコナゾール (200 mg を 1 日 1 回) のCmaxと AUC がそれぞれ 39% 減少しました。ポサコナゾールとシメチジンの併用は、利益がリスクを上回る場合を除き、避けるべきです。
H2 受容体アンタゴニスト、プロトンポンプ阻害剤 (PPI) および制酸薬:
制酸薬、H2 受容体拮抗薬 (シメチジンを除く)、またはプロトンポンプ阻害薬と併用投与した場合、ポサコナゾールのバイオアベイラビリティに対する臨床的に関連する影響は観察されませんでした。したがって、これらの製品と併用する場合、ポサコナゾールの用量調整は必要ありません。
グリピジド (1回10mg)
ポサコナゾールの C maxおよび AUC に対して臨床的に有意な影響はありませんでした。
エファビレンツ (400 mg 1 日 1 回)
それは、ポサコナゾールの C maxと AUC をそれぞれ 45% と 50% 減少させました。ポサコナゾールとエファビレンツの併用は、患者への利益がリスクを上回る場合を除き、避けるべきです。
フォサンプレナビル
ホスアンプレナビルとポサコナゾールの併用により、ポサコナゾールの血漿濃度が低下する可能性があります。併用投与が必要な場合は、真菌感染症の出現を注意深く監視することが推奨されます。ホスアンプレナビルの反復投与(700 mg 2x/日、x 10 日間)により、ポサコナゾールのCmaxと AUC が減少しました(1 日目は 200 mg 1 日、2 日目は 200 mg 2 回、その後は 400 mg 2 回) /日 x 8 日)は、それぞれ 21% と 23% でした。
他の薬剤に対するポサコナゾールの影響
ポサコナゾールは、シトクロム P450 システムを介して臨床的に有意な程度まで代謝されません。ただし、ポサコナゾールは CYP3A4 の阻害剤であるため、ポサコナゾールと併用すると、この酵素経路を通じて代謝される薬物の血漿レベルが上昇する可能性があります。
麦角アルカロイド
これはin vitroまたはin vivo で研究されていませんが、ポサコナゾールは麦角アルカロイド (エルゴタミンおよびジヒドロエルゴタミン) の血漿濃度を上昇させ、麦角症を引き起こす可能性があります。ポサコナゾールと麦角アルカロイドの併用は禁忌です。
ビンカアルカロイド
これはin vitroまたはin vivo で研究されていませんが、ポサコナゾールはビンカ アルカロイド (ビンクリスチンやビンブラスチンなど) の血漿濃度を上昇させる可能性があり、神経毒性を引き起こす可能性があります。したがって、ビンカアルカロイドの用量調整を考慮することが推奨されます。
シクロスポリン
安定した用量のシクロスポリンを受けている心臓移植患者において、1日1回200mgのポサコナゾールを投与するとシクロスポリン濃度が上昇し、用量の減量が必要となった。すでにシクロスポリンを受けている患者にポサコナゾール治療を開始する場合、シクロスポリンの用量を減らす必要があります(たとえば、現在の用量の約4分の3に)。その後、シクロスポリンの血中濃度は、同時投与期間中注意深く監視する必要があります。ポサコナゾールによる治療を中止する場合は、必要に応じてシクロスポリンの用量を調整する必要があります。

タクロリムス
ポサコナゾールは、タクロリムス(0.05 mg/kg 単回投与)の C maxと AUC をそれぞれ 121% と 358% 増加させました。ポサコナゾールによる治療を開始する場合、タクロリムスの用量を減らす必要があります(以前の用量の約3分の1)。その後、同時投与中はタクロリムスの血清レベルを注意深く監視する必要があります。ポサコナゾールを中止する場合は、必要に応じてタクロリムスの用量を調整する必要があります。
シロリムス
ポサコナゾールの経口反復投与(16日間、1日2回400mg)は、健康な人におけるシロリムスのCmaxとAUC(単回投与として2mg)をそれぞれ平均6.7倍と8.9倍増加させた。治療を開始するときは、シロリムスの全血トラフ濃度を頻繁にモニタリングしながら、シロリムスの用量を減量する必要があります(たとえば、前の用量の約1/10に)。シロリムス濃度は、ポサコナゾールによる治療の開始時、同時投与中、および治療の終了時に測定し、用量を適切に調整する必要があります。
リファブチン
ポサコナゾールは、リファブチンのCmaxと AUC をそれぞれ 31% と 72% 増加させました。ポサコナゾールとリファブチンの併用は、患者への利益がリスクを上回る場合を除き、避けるべきです。これらの薬剤を併用する場合は、血球数とリファブチンレベルの上昇(ぶどう膜炎)に関連する副作用を注意深く監視することが推奨されます。
ミダゾラム
経口ポサコナゾールの反復投与(200 mgを1日2回、7日間)は、IVミダゾラム(単回投与として0.4 mg)のCmaxとAUCをそれぞれ平均1.3~4.6倍増加させた。ポサコナゾール 400 mg を 1 日 2 回、7 日間投与すると、IV ミダゾラムの C maxと AUC がそれぞれ 1.6 ~ 6.2 倍増加しました。ポサコナゾールの両方の用量は、経口ミダゾラム(単回経口用量として 2 mg)の C maxおよび AUC をそれぞれ 2.2 倍および 4.5 倍増加させました。さらに、経口ポサコナゾール(200 mg または 400 mg)は、同時投与中のミダゾラムの平均終末半減期を約 3 ~ 4 時間から約 8 ~ 10 時間に延長しました。
ポサコナゾールとの同時投与中は、CYP3A4 によって代謝されるベンゾジアゼピンの用量調整が推奨されます。
ジドブジン (AZT)、ラミブジン (3TC)、インジナビル
臨床研究では、ジドブジン、ラミブジン、およびインジナビルをポサコナゾールと併用して投与した場合、臨床的に有意な影響は観察されないことが実証されました。したがって、これらの薬剤の用量調整は必要ありません。
HIVプロテアーゼ阻害剤
HIV プロテアーゼ阻害剤は CYP3A4 の基質であるため、ポサコナゾールはこれらの抗レトロウイルス剤の血漿レベルを上昇させることが期待されます。経口ポサコナゾールの反復投与(400 mgを1日2回、7日間)は、健康な人におけるアタザナビル(300 mgを1日1回、7日間)のCmaxおよびAUCをそれぞれ平均2.6〜3.7倍増加させた。経口ポサコナゾールの反復投与(400 mg を 1 日 2 回、7 日間)は、リトナビルとの追加投与レジメンとして投与した場合(アタザナビル 300 mg とリトナビル 100 mg を 1 日 1 回、7 日間)アタザナビルCmaxおよび AUC をあまり顕著に増加させず、平均 1.5 ~ 2.5 でした。健常者の場合はそれぞれ1回です。ポサコナゾールとの併用中は、CYP3A4 基質である抗レトロウイルス薬に関連する有害事象および毒性を頻繁にモニタリングすることが推奨されます。
主に CYP3A4 によって代謝される HMG-CoA レダクターゼ阻害剤
経口ポサコナゾールの反復投与(50、100、および200 mgを1日1回、13日間)投与すると、シンバスタチン(単回投与として40 mg)のCmaxおよびAUCが平均7.4~11.4倍および5.7~10.6倍増加しました。それぞれ。血漿中の HMG-CoA レダクターゼ阻害剤の濃度が高いと、横紋筋融解症に関連している可能性があります。ポサコナゾールと主に CYP3A4 によって代謝される HMG-CoA レダクターゼ阻害剤の併用は禁忌です。
CYP3A4によって代謝されるカルシウムチャネル遮断薬
これはin vitroまたはin vivo で研究されていませんが、ポサコナゾールとの併用中は、カルシウム チャネル遮断薬に関連する副作用と毒性を頻繁にモニタリングすることが推奨されます。これらの薬の用量調整が必要になる場合があります。
臨床検査への干渉
未知。
ノクサフィルという物質の作用
効果の結果
臨床研究
侵襲性アスペルギルス症
難治性疾患または以前の治療に対する不耐性の患者における有効性:アムホテリシンB(リポソーム製剤を含む)またはイトラコナゾールに対して難治性の疾患を有する患者、またはこれらに不耐性の患者における侵襲性アスペルギルス症の治療における経口ポサコナゾールの有効性および延命効果レスキュー療法試験に参加した107人の患者で薬物療法が実証されました。患者には800mg/日のポサコナゾールを分割投与した。患者の大多数は、骨髄移植を含む血液悪性腫瘍などの基礎疾患により重度の免疫不全状態にありました。固形臓器移植。固形腫瘍および/またはエイズ。
独立した専門家委員会は、侵襲性アスペルギルス症の診断、以前の治療に対する不応性と不耐症、臨床転帰を含むすべての患者データを盲検並行法で検討し、標準治療を受けた患者86名からなる外部対照群と比較した。 、ポサコナゾール研究に入院した患者と同じ時間、同じ場所で。成功は、真菌感染症に起因するすべての徴候、症状、および X 線所見の完全な解消 (完全応答) または臨床的に有意な改善 (部分応答) として定義されました。安定した非進行性疾患および失敗は失敗とみなされました。アスペルギルス症症例の大部分は、ポサコナゾール治療群(88%)と外部対照群(79%)の両方で難治性であると考えられました。
表 1 に示すように、治療終了時の全体的な奏効の成功は、アウトグループの 26% と比較して、ポサコナゾール治療を受けた患者の 42% で観察されました (P = 0.006)。
表 1. 外部対照群と比較した侵襲性アスペルギルス症治療終了時のポサコナゾールの全体的な有効性
|
ポサコナゾール |
外部制御グループ |
|
| 一般的な回答 | 45/107 (42%) | 22/86 (26%) |
| オッズ比 4.06 (95% CI、11.04) P = 0.006 | ||
|
365日目の生存 |
(38%) |
(22%) |
|
種ごとの成功 すべて菌学的に確認されている |
34/76 (45%) | 19/74 (26%) |
|
A.フミガタス |
12/29 (41%) | 12/34 (35%) |
|
A. フラバス |
10/19 (53%) | 3/16 (19%) |
|
A.テレウス |
4/14 (29%) | 2/13 (15%) |
|
ニジェール |
3/5 (60%) | 2/7 (29%) |
※その他のあまり一般的ではない種や未知の種も含まれます。
図 1 に示すように、標準治療と比較したポサコナゾールの延命効果が観察されました (P < 0.001)。
(実線 = ポサコナゾールによる生存曲線、点線 = 他のレスキュー療法による生存曲線)。死亡を伴わないすべてのイベントは検閲されたとみなされます。
図1
。アスペルギルス原発性病原体を持つ個人の生存期間のカプランマイヤー曲線。
その他の重篤な真菌病原体
ポサコナゾールは、以下の追加の病原体に対して有効であることが示されています(他の治療法が効果がなかった場合、または患者が以前の治療法に不耐性を発症した場合)。
カンジダ
患者23人中11人がポサコナゾール療法に反応した。反応者のうち、5 人は食道疾患を患う HIV 感染患者、4 人はカンジダ血症患者でした。さらに、フルコナゾール耐性の非アルビカンス種では、 C. krusei感染症の 4/5 例で治療の成功が観察されました。
接合真菌症
接合菌感染症患者の 7/13 で治療の成功が観察されました。感染部位には、副鼻腔、肺、皮膚などが含まれます。患者の大多数は基礎となる血液悪性腫瘍を有しており、その半数には骨髄移植が必要でした。患者の半数は以前の治療に不耐症で入院し、残りの半数は以前の治療に抵抗性の疾患が原因で入院しました。播種性疾患患者 3 名が観察され、そのうちの 1 名はアムホテリシン B による治療失敗の後、治療に成功しました。
フザリウム属
ポサコナゾールで治療を受けた患者 24 人中 11 人が治療に成功しました。回答者のうち 4 人は播種性疾患を患っており、1 人の患者は限局性疾患 (眼内) を患っていました。残りはさまざまな部位に感染していました。患者 24 人中 7 人は初期に重度の好中球減少症を患っていました。さらに、通常、ほとんどの抗真菌剤に耐性があるF. solaniによる感染症の患者の 3/5 が治療に成功しました。
クリプトコッカス

ポサコナゾールによる治療を受けた患者 31 人中 15 人が成功しました。患者の大部分はHIVに感染しており、難治性のクリプトコッカス髄膜炎を患っていました。
色芽細胞症/マイセトーマ
11 人の患者のうち 9 人がポサコナゾールによる治療に成功しました。これらの患者のうち 5 人はフォンセカエア・ペドロソイによる色素芽菌症を患っており、4 人はマデュレラ・マイセトマティス(1 人) およびM. グリセア(3 人) によって引き起こされるマイセトーマを患っていました。ポサコナゾールは、他の色素芽真菌症およびマイセトーマの薬剤では評価されていません。
コクシジオイデス症
非髄膜性コクシジオイド真菌症の一次治療におけるポサコナゾールの有効性は、ポサコナゾール 400 mg を毎日 6 か月間投与する非盲検非比較研究に登録された臨床評価可能な患者 15 名で実証されました。それ以外は健康だった患者のほとんどが、さまざまな場所で感染症を患っていました。満足のいく反応(BAMSGコクシジオイデス症試験グループ –細菌学および真菌学研究グループによって定義される球菌スコアの少なくとも50%の改善と定義)は、平均4か月の治療後に15人の患者のうち12人(80%)で観察されました。ポサコナゾールと。別の非盲検非比較研究では、標準治療に抵抗性のコクシジオイデス感染症患者16名を対象に、1日2回400 mgのポサコナゾールの安全性と有効性が評価されました。
ほとんどは、ポサコナゾール治療の前に、アムホテリシン B (脂質製剤を含む) および/またはイトラコナゾールまたはフルコナゾールで数か月から数年治療を受けていました。独立委員会の判定によると、ポサコナゾール治療の終了時には、患者の 11/16 (69%) で満足のいく反応 (初期に存在した徴候や症状の完全または部分的な解消) が達成されました。フルコナゾール療法に失敗したCNS疾患患者は、12か月のポサコナゾール療法後に成功しました。
アゾール感受性中咽頭カンジダ症(OCF)の治療
アゾール感受性中咽頭カンジダ症の HIV 感染患者を対象としたランダム化二重盲検対照研究が完了しました。主な有効性変数は、14 日間の治療後の臨床成功率 (治癒または改善として定義) でした。患者はポサコナゾールまたはフルコナゾール経口懸濁液で治療された(ポサコナゾールとフルコナゾールの両方を次のように投与した:100 mgを1日2回1日間、その後100 mgを1日1回13日間投与)。
上記の研究からの臨床的および真菌学的反応率を以下の表 2 に示します。
ポサコナゾールとフルコナゾールは、治療終了後 14 日目と 4 週間後に同等の臨床成功率を示すことが示されました。しかし、ポサコナゾールはフルコナゾールよりも有意に優れた持続的な菌学的反応を示すことが実証されました。
表 2. 中咽頭カンジダ症における臨床成功率と菌学的反応率
|
結果 |
ポサコナゾール |
フルコナゾール |
|
14日目の臨床成功率 |
91.7% |
92.5% |
|
治療終了4週間後の臨床成功率 |
68.5% (98/143) |
61.8% (84/136) |
|
治療終了後 4 週間の菌学的反応指数* |
40.6% (41/101) |
26.4% (24/91) |
*統計的に有意 (P = 0.0376)。
臨床成功率は、臨床反応(治癒または改善)があると評価された症例の数を、分析に適格な症例の総数で割ったものとして定義されました。
菌学的奏効率は、菌学的成功(?20 CFU/mL)を分析対象となる症例の総数で割ったものとして定義されました。
アゾール抵抗性中咽頭カンジダ症(OFCr)の治療(3304試験、2985試験)
研究 330 の主な有効性パラメーターは、4 週間の治療後の臨床成功率 (治癒または改善) でした。 HIV感染患者は、3か月の維持期間中に追加の治療オプションを追加して、1日2回ポサコナゾール400mgで治療されました。ポサコナゾールによる4週間の治療後、75%(132/176)の臨床成功率および36.5%(46/126)の菌学的反応率(?20CFU/mL)が達成された。 C. glabrataおよびC. kruseiを含む、初期に同定されたすべてのアゾール耐性カンジダ種について、臨床成功率は 71% から 100% の範囲でした。
この研究で治療された患者の総数のうち、43 人がアゾール単独または OFC との併用に抵抗性の食道カンジダ症を患っていました。アゾール不応性食道カンジダ症(EC)患者は全員、初期に内視鏡検査による確認を受けていた。 4週間後の臨床成功率は74.4%でした。
研究 298 では、主要な有効性アウトカムは、3 か月の治療後の臨床成功率 (治癒または改善) でした。 OFCおよび/またはECを有する合計100人のHIV感染患者を、1日2回、最長15か月間、400mgのポサコナゾールで治療した。これらの患者のうち60人は以前に研究330で治療を受けていた。ポサコナゾールによる3か月の治療後の全体的な臨床成功率は85.6%(77/90)(治癒または改善)、未治療の患者では80.6%(25/31)であった。 。
実際の治療日数に基づく平均ポサコナゾール暴露は 102 日 (範囲: 1 ~ 544 日) でした。少なくとも 12 か月間ポサコナゾールで治療された患者の 67 パーセント (10/15) は、最終評価時に良好な臨床反応を維持しました。
研究298で治療された患者のうち、アゾール不応性ECを患う15人は以前に研究330で治療されていた。67パーセント(10/15)は治療終了時に治癒したと考えられ、33%(5/15)は適合すると考えられた。改善あり。これらの患者の治療期間は81日から651日の範囲でした。
侵襲性真菌感染症(IFI)の予防(研究3166および18997)
高リスク患者における IFI の予防としてポサコナゾールを使用した 2 つの大規模なランダム化対照研究が実施されました。
研究316は、同種造血幹細胞移植を受けたHSCT患者における浸潤性真菌感染症の予防として、ポサコナゾール経口懸濁液(200mgを1日3回)とフルコナゾールカプセル(1日1回400mg)を比較するランダム化二重盲検試験であった。対宿主病(GVHD)。有効性の主要評価項目は、独立した外部の盲検専門家委員会によって決定された、無作為化後 16 週目での証明済み / 可能性の高い IFI の発生率でした。重要な副次転帰は、治療期間(治験薬の初回投与から最終投与まで+7日間)中の証明された/可能性の高いIFIの発生率であった。平均治療期間は 2 つの治療群間で同等でした (ポサコナゾールでは 80 日、フルコナゾールでは 77 日)。
研究1899は、ポサコナゾール経口懸濁液(200mgを1日3回)とフルコナゾール懸濁液(400mgを1日1回)またはイトラコナゾール経口溶液(200mgを1日2回)を比較する無作為化評価者盲検試験であった。急性骨髄性白血病または骨髄異形成症候群に対して細胞傷害性化学療法を受けている好中球減少症患者。有効性の主要エンドポイントは、治療期間中に独立した盲検の外部専門家委員会によって決定された、証明された/可能性の高いIFIの発生率でした。重要な副次結果は、無作為化から 100 日後の証明された / 可能性の高い IFI の発生率でした。平均治療期間は 2 つの治療群間で同等でした (ポサコナゾールでは 29 日、フルコナゾール/イトラコナゾールでは 25 日)。
どちらの予防研究でも、最も一般的な基礎感染症はアスペルギルス症でした。フルコナゾールまたはイトラコナゾールを受けた対照患者と比較して、ポサコナゾールによる予防を受けた患者では、基礎となるアスペルギルス感染症が有意に少なかった。表 3 を参照してください。
表 3. 侵襲性真菌感染症の予防に関する臨床研究の結果
FLU = フルコナゾール; ITZ = イトラコナゾール; POS = ポサコナゾール。
FLU /ITZ (1899)。インフルエンザ (316)。
b 1899年には、これは治験薬の最後の投与までのランダム化期間に7日を加えたものであった。 316年では、治験薬の最初の投与から最後の投与までの期間に7日を加えた期間であった
c 1899 年では、これは無作為化から無作為化後 100 日までの期間でした。 316年には、最初の日から最初の期間の111日後までの期間でした。
dすべてランダム化されています。
そしてすべてが治療されました。
研究 1899 では、ポサコナゾールを支持して全死因死亡率の大幅な減少が観察されました [POS 49/304 (16%) vs.インフルエンザ/ITZ 67/298 (22%); P = 0.048]。カプラン・マイヤーの推定に基づくと、無作為化後 100 日までの生存確率は、ポサコナゾールを投与された患者の方が有意に高かった。この利点は、分析ですべての原因による死亡(P = 0.0354)(図 2)および IFI 関連の死亡(P = 0.0209)を考慮した場合に実証されました。
研究 316 では、全体的な死亡率は同様でした (POS、25%、FLU、28%)。ただし、IFI 関連死亡の割合は、FLU グループ (12/299; P = 0.0413) と比較して、POS グループ (4/301) で有意に低かった。
薬理的特性
薬物療法グループ:
全身使用のための抗感染症薬、J02AC04。
ポサコナゾールは化学的には 4-[4-[4-[4-[[(3R,5R)-5-(2,4-ジフルオロフェニル] テトラヒドロ-5-(1H-1,2,4-トリアゾール-1 -) と呼ばれます。イルメチル)-3-フラニル]メトキシ]フェニル)-1-ピペラジニル]フェニル]-2-[(1S,2S)-1-エチル-2-ヒドロキシプロピル]-2,4-ジヒドロ-3H-1,2,4 -トリアゾール-3-オン。実験式C 37 H 42 F 2 N 8 O 4および分子量700.8を有する。構造式は次のとおりです。
前臨床情報
他のアゾール系抗真菌薬で観察されたように、ポサコナゾールの反復投与による毒性研究では、ステロイドホルモン合成の阻害に関連する効果が観察されました。副腎抑制効果は、ヒトの治療用量で得られるものと同等以上の曝露によるラットとイヌの毒性研究で観察されました。
出生前後および出生後の生殖および発達に関する研究がラットで行われています。ヒトの治療用量よりも低い曝露では、ポサコナゾールは骨格の変化と変形、難産、妊娠期間の延長、子供の平均サイズと出生後の生存率の減少を引き起こしました。ウサギでは、ポサコナゾールは、治療用量よりも高い曝露量で胎児毒性を示した。他のアゾール系抗真菌薬で観察されたものと同様、生殖に対するこれらの影響は、ステロイド生成に対する治療効果によるものと考えられました。
ポサコナゾールは、 in vitroおよびin vivo研究において遺伝毒性はありませんでした。発がん性の研究では、人体に対する特別な危険性は明らかにされていません。
薬物動態学的特性
健康なボランティアと患者の両方を対象とした臨床試験における全体的な薬物動態学的所見は一貫しています。これらでは、ポサコナゾールはゆっくりと吸収され、ゆっくりと排出され、広範囲に分布しました。さらに、健康なボランティアと患者の両方にポサコナゾールを 800 mg/日の用量で投与すると、吸収が制限される現象が観察されました。
1日2回400 mgを投与した後のポサコナゾールへの曝露量は、健康なボランティアでは患者よりも約3倍高かったが、高濃度での安全性に関する追加の所見はなかった。
吸収
ポサコナゾールは、最大中央値で 3 時間 (患者)、5 時間 (健康なボランティア) で吸収されます。ポサコナゾールの薬物動態は、最大 800 mg の単回および複数回の投与後に直線的になります。患者および健康なボランティアに毎日 800 mg を超える用量を投与しても、曝露のさらなる増加は観察されませんでした。 pH の変化はポサコナゾールの吸収に影響を与えません。
ポサコナゾールの 1 日総用量 (800 mg) を 1 日 2 回の 400 mg で割ると、1 日 1 回の投与と比較して曝露量が 184% 増加します。
健康なボランティアにおける経口吸収に対する食物の影響
ポサコナゾールの AUC は、無脂肪食事または栄養補助食品 (脂肪 14 グラム) と一緒に投与した場合は約 2.6 倍、高脂肪食事 (脂肪約 50 グラム) と一緒に投与した場合は 4 倍大きくなります。絶食状態。ポサコナゾールは食事または栄養補助食品と一緒に投与する必要があります。
分布
ポサコナゾールは見かけの分布容積が大きい (1.774 L) ため、末梢組織への広範な浸透が示唆されます。これは、主に血清アルブミンにタンパク質結合度が高く (gt; 98.0%) ます。
代謝
ポサコナゾールには主要な循環代謝物がなく、その濃度が CYP450 酵素阻害剤によって変化する可能性はほとんどありません。循環代謝産物のうち、大部分はポサコナゾール グルクロニド結合体であり、(CYP450 によって媒介される) 酸化代謝産物は最小限しか観察されません。尿および糞便中に排泄される代謝物は、投与された放射性標識用量の約 17% を占めます。
排泄
ポサコナゾールはゆっくりと除去され、平均半減期 (t1/2) は








-1024x576.jpg?resize=1024,576&ssl=1)


