フォシーガは、2 型糖尿病患者の血糖コントロール (血糖値の制御) を改善するために、食事と運動と併用することが示されています。

組み合わせ
フォシーガは、血糖コントロールを改善するために、メトホルミン、チアゾリジンジオン、スルホニル尿素、DPP4 阻害剤(メトホルミンの有無にかかわらず)と組み合わせて、2 型糖尿病患者に適応されます。食事と運動を組み合わせた既存の治療法では適切な血糖コントロールが得られない場合、メトホルミンとスルホニル尿素またはインスリン(単独または最大 2 種類の経口抗糖尿病薬と併用)。
スターティングコンビネーション
フォシーガは、ダパグリフロジンとメトホルミン療法の両方が適切な場合、2型糖尿病患者の血糖コントロールを改善するための食事および運動と併せて、メトホルミンとの初期併用療法として適応されます。
フォシーガは、1 型糖尿病患者による使用を適応としていません。
フォシーガは糖尿病性ケトアシドーシスの治療には使用しないでください。
フォシーガは、中等度から重度の腎機能障害(腎疾患における修正食事法[MDRD]により計算された推定糸球体濾過率[GFR]持続的lt; 45 mL/分/1.73m2)または持続的腎機能障害のある患者には使用すべきではありません。クレアチニン クリアランス [CrCl] lt; Cockcroft-Gault 式で計算された 60 mL/min) または末期腎疾患 (ESRD)。
フォシーガはどのように機能しますか?
フォシーガは、腎臓でのグルコース(糖)の再吸収を担うタンパク質であるナトリウム-グルコース共輸送体2(SGLT2)をブロックし、尿中の過剰なグルコースの除去をもたらし、2型糖尿病の管理を改善する薬です。
フォシーガによる1週間の治療後に空腹時血糖値の低下が観察されました。
フォシーガの禁忌
この薬は、ダパグリフロジンまたは薬の成分に対して過敏症(アレルギー)のある患者による使用は禁忌です。
フォシーガの使い方
フォシーガの推奨用量は、食事に関係なく、1日1回10mgです。
この薬は割ったり、開けたり、噛んだりしないでください。
治療の時間、用量、期間を常に遵守し、医師の指示に従ってください。
医師の知識なしに治療を中止しないでください。
単独療法と併用療法

フォシーガの推奨用量は、単独療法またはメトホルミンとの併用療法(スルホニル尿素の有無にかかわらず)として、1日1回10 mgです。チアゾリジンジオン (ピオグリタゾン);スルホニル尿素; DPP4 阻害剤 (メトホルミンの有無にかかわらず);またはインスリン(経口抗糖尿病療法の有無にかかわらず、メトホルミンとインスリンの二重療法、またはメトホルミンまたはスルホニル尿素を含む三重インスリン療法)。
初期併用療法
最初の併用療法として使用する場合、フォシーガとメトホルミンの推奨開始用量は、フォシーガ 10 mg とメトホルミン 500 mg を 1 日 1 回投与します。この用量スケジュールで血糖コントロールが不十分な患者は、医師の評価に従ってメトホルミンの用量を増量する必要があります。
腎機能障害のある患者さん
腎機能に基づいてフォシーガの投与量を調整する必要はありません。
フォシーガの有効性は腎機能に依存します。フォシーガは、中等度または重度の腎機能障害または末期腎疾患(ESRD)のある患者には使用すべきではありません。
肝機能障害のある患者
軽度、中等度、重度の肝機能障害のある患者には、フォシーガの用量調整は必要ありません。体積減少のリスクがある患者 付随する疾患により体積減少のリスクがある患者の場合、初回用量のフォシーガ 5 mg が適切である可能性があります。
小児および青少年の患者
小児および青少年の患者におけるフォシーガの安全性と有効性は確立されていません。
高齢の患者さん
患者の年齢に基づいてフォシーガの用量を調整する必要はありません。
このプレゼンテーションの安全性と有効性を確保するため、フォシーガは推奨されていない経路で投与すべきではありません。
投与は経口のみにしてください。
フォシーガの使用を忘れた場合はどうすればよいですか?
フォシーガを飲み忘れた場合は、思い出した時点ですぐに服用してください。次に飲む時間が近い場合は、忘れた分は飛ばしてください。次回は通常の時間に服用してください。 2回分を同時に服用しないでください。飲み忘れについて質問がある場合は、医師に相談してください。
疑問がある場合は、薬剤師、医師、歯科医師に相談してください。
フォシーガの注意事項
フォシーガによる治療を開始する前に、次のような病状について医師に伝えてください。
- あなたは 1 型糖尿病を患っています – フォシーガは 1 型糖尿病の患者の治療に使用されるべきではありません。
- 糖尿病性ケトアシドーシス(血液を酸性、つまり体内のpHを正常より低くする物質であるケトン体の蓄積)の既往歴またはリスクがある。フォシーガは糖尿病性ケトアシドーシスの治療に使用すべきではありません。
- 腎臓に問題がある。
- 心血管疾患(血管や心臓に影響を与える病気)を患っている。
- 高血圧の薬を服用している、または利尿薬を服用している、または体積減少(体内の体液量の過度の減少)の危険がある。尿路感染症(膀胱、腎臓、または尿を運ぶ管の感染症)を頻繁に起こします。
体積減少のリスクがある患者への使用
フォシーガの利尿作用(尿量の増加)により、血管内容量(血管内の液体)が減少します。併存疾患により体積減少のリスクがある患者の場合、医師はフォシーガの用量を減らして処方する場合があります。体積減少が生じた患者では、フォシーガの一時的な中止を考慮する必要があります。
ケトアシドーシス
吐き気、嘔吐、腹痛、倦怠感、息切れなど、ケトアシドーシスと一致する兆候や症状を経験した場合は、ケトアシドーシスの疑いを評価するために直ちに医師に相談する必要があります。ケトアシドーシスが疑われる場合、医師はフォシーガの使用を一時的に中止または中止することがあります。
尿路感染症
フォシーガによる治療は尿路感染症のリスクを高めます。
会陰部の壊死性筋膜炎(フルニエ壊疽)
まれではありますが、致命的な可能性のある、壊死性筋膜炎またはフルニエ壊疽と呼ばれる生殖器領域の感染症の症例が、製品の市販後に報告されています。発熱や倦怠感を伴う、陰部の過敏、発赤、腫れなどの症状が現れた場合は、直ちに医師の診察を受け、使用を中止してください。
低血糖(血糖値の低下)を引き起こすことが知られている薬剤と併用する
インスリンとスルホニル尿素などのその分泌促進物質は、低血糖を引き起こします。したがって、フォシーガと併用した場合の低血糖のリスクを軽減するために、医師は低用量のインスリンまたはインスリン分泌促進薬(膵臓からのインスリン放出を増加させる薬、例:グリベンクラミド、グリクラジド、グリメピリド)を処方することがあります。
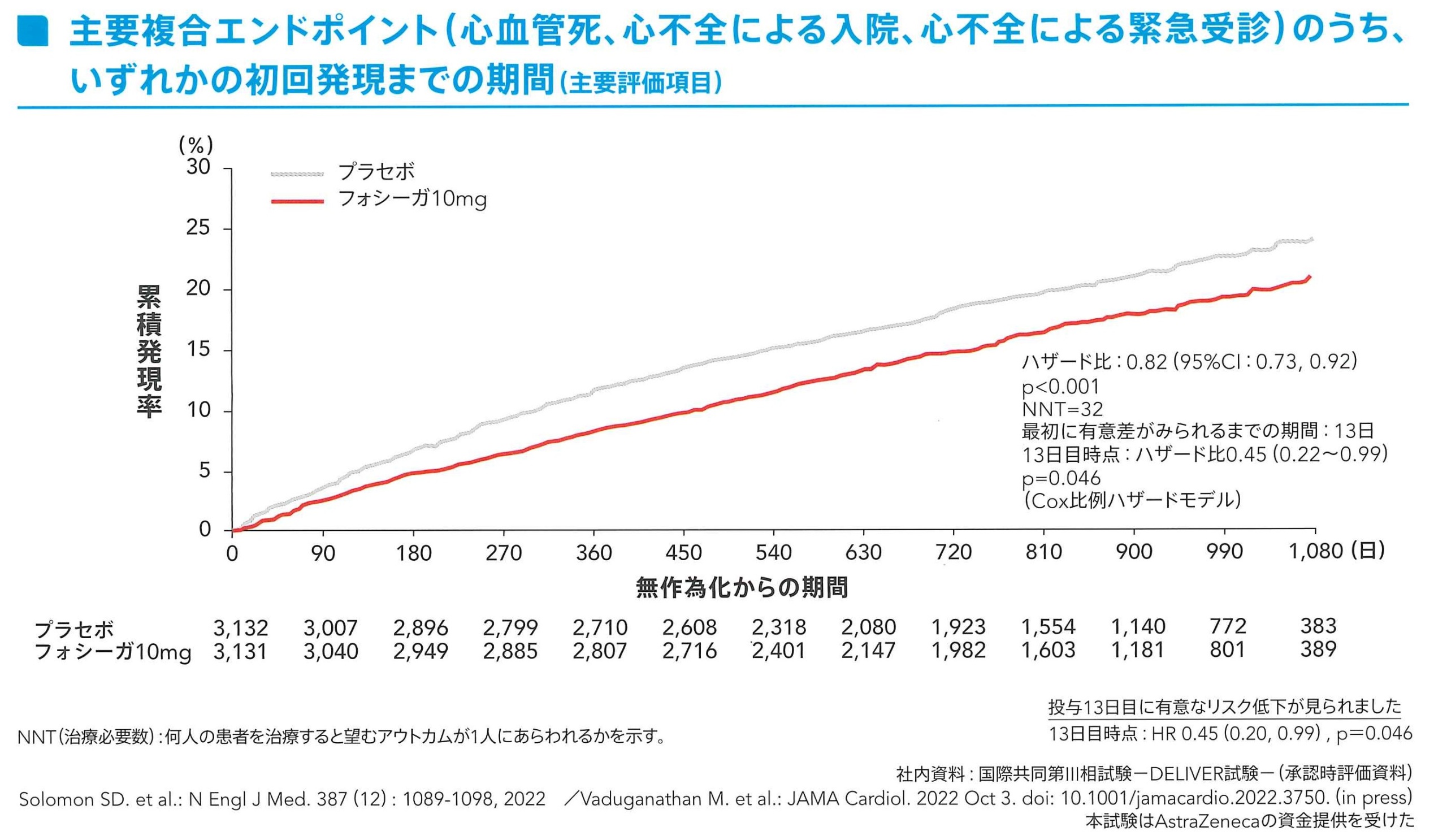
大血管の転帰
2型糖尿病患者を対象とした心血管(CV)アウトカム研究(DECLARE)および21件の臨床研究の分析では、フォシーガの使用は有害な心血管イベントのリスク増加と関連していなかった。
フォシーガの副作用
臨床試験*†で報告された副作用を以下の表に示します。
周波数は次のように定義されます。
- 非常に一般的です(この薬を使用している患者の 10% 以上で発生します)。
- 一般的(この薬を使用する患者の 1% ~ 10% の間で発生します)。
- まれです(この薬を使用している患者の 0.1% ~ 1% の間で発生します)。
- まれです(この薬を使用している患者の 0.01% ~ 0.1% で発生します)。
- 非常にまれです (この薬を使用している患者の 0.01% 未満で発生します)。
- 不明 (入手可能なデータでは推定できません)。
|
臓器系 |
フォシーガ10mg |
|
好ましい用語 |
|
|
感染症と蔓延 |
|
|
生殖器感染症a、b (生殖器領域の真菌感染症) |
一般 |
|
尿路感染症a、c (膀胱炎、腎臓、尿道、または前立腺の感染症) |
|
|
骨格筋と結合組織の変化 |
|
|
腰痛 に |
一般 |
|
代謝と栄養障害 |
|
|
糖尿病性ケトアシドーシス および (過剰な血液酸の生成) |
レア |
|
皮膚および皮下組織の疾患 |
|
|
発疹 f、g (皮膚の発赤、はれ、かゆみ) |
未知 |
|
腎臓、泌尿器疾患 |
|
|
頻尿 a および多尿 a、d (尿量の増加) |
一般 |
a 2 型糖尿病におけるダパグリフロジン 10 mg を用いた 13 件のプラセボ対照研究(単独療法研究 3 件、メトホルミンとの初回併用研究 1 件、メトホルミンへの追加 2 件、インスリンへの追加 2 件、ピオグリタゾンへの追加 1 件を含む)から特定されました。シタグリプチンへの追加 1 件、グリメピリドへの追加 1 件、および併用追加療法研究 2 件。
b外陰膣感染症やカンジダ症などの複数の有害事象に関する用語、情報。
c尿生殖路感染症、膀胱炎、腎盂腎炎、三角炎、尿道炎、前立腺炎などのさまざまな有害事象用語。
d多尿、尿量の増加など、複数の有害事象の用語を表します。
2 型糖尿病患者の心血管転帰の研究から特定されました。頻度は年率に基づいています。
f Forxiga の市販後の使用中に特定されました。これらの反応は不確実な規模の集団によって自発的に報告されるため、その頻度を確実に推定することが常に可能であるとは限りません。
g発疹には、臨床試験で頻度の高い順にリストされている次の優先用語が含まれます: 発疹、全身性発疹、そう痒性発疹、黄斑発疹、斑状丘疹性発疹、膿疱性発疹、水疱性発疹、紅斑性発疹。薬物対照およびプラセボ対照の臨床試験 (ダパグリフロジン、N = 5936、全対照、N = 3403) では、発疹の頻度は、それぞれダパグリフロジン (1.4%) と全対照 (1.4%) で同様でした。 「一般的な」周波数。メトホルミンと併用した研究で観察された反応:頭痛。
ピオグリタゾンを併用した研究で観察された反応
鼻咽頭炎(鼻と咽頭の内側の粘膜の炎症)および下痢。

臨床研究中に観察された反応
腎臓の機能不全、血中クレアチニンの増加、糸球体濾過率の低下、尿路感染症、外陰膣真菌感染症、骨折頻度の増加(腎臓に問題がある患者)、脱水症状の報告、血液量減少(体積血圧の減少)、低血圧(低血圧) )、生殖器感染症、スルホニル尿素またはインスリンに関連する低血糖、膀胱がんおよび乳がん、ヘマトクリットの変化(赤血球が占める体積と血液の総体積との関係を測定する検査)、およびリンの変化血液中の脂質レベル(総コレステロール、トリグリセリド、HDL コレステロール、LDL コレステロール)、糖尿病性ケトアシドーシス(血液を酸性にする物質、つまり体内の pH が正常よりも低いケトン体の蓄積)。
市販後の経験
フォシーガの市販後期間中に、以下の副作用が確認されています。
|
有機系 |
頻度 |
|
好ましい用語 |
|
|
皮膚および皮下組織の疾患 |
|
| 会陰壊死性筋膜炎またはフルニエ壊疽(発熱や倦怠感に加えて、性器領域の過敏症、発赤、腫れを引き起こす可能性がある、生殖器領域の組織の死を伴う感染症) | 未知** |
** 17,160 人の患者を含む臨床研究 (DECLARE) では、ダパグリフロジンを投与された患者は、プラセボを投与された患者と比較してフルニエ壊疽の経験が少なかった (1対5)。
注意:
本製品は新しい治療適応を持つ医薬品であり、研究により許容できる有効性と安全性が示されていますが、たとえ正しく適応され使用されたとしても、予測できないまたは未知の有害事象が発生する可能性があります。この場合は医師または歯科医師に知らせてください。
フォシーガ特別集団
腎機能障害(腎機能低下)のある患者への使用
フォシーガの有効性は腎臓の正常な機能に依存します。フォシーガは、中等度または重度の腎機能障害、つまり腎機能が低下している患者には使用しないでください。したがって、すべての糖尿病患者と同様に、フォシーガによる治療を開始する前に定期的に腎機能を評価する必要があります。
フォシーガは、重度の腎機能障害または末期腎疾患の患者を対象とした研究は行われていないため、これらの症状のある患者には使用すべきではありません。
妊娠中の使用
フォシーガは妊娠中期および妊娠後期には使用しないでください。
この薬は、医師または歯科外科医のアドバイスなしに妊婦が使用しないでください。
授乳中の使用
フォシーガが母乳に移行するかどうかは不明であるため、フォシーガは授乳中の女性には使用しないでください。
小児用
小児患者におけるフォシーガの安全性と有効性は確立されていません。
高齢者への使用
年齢に基づいてフォシーガの用量を変更することはお勧めできません。
高齢の患者は腎機能が低下している可能性が高くなります。すべての患者に提供される腎機能に関する同じ推奨事項が、高齢患者にも適用されます。
フォシーガの成分
フォシーガ5mg
各コーティング錠剤には次のものが含まれます。
ダパグリフロジン プロパンジオール 6.15 mg、ダパグリフロジン 5 mg に相当。
フォシーガ10mg
各コーティング錠剤には次のものが含まれます。
ダパグリフロジン プロパンジオール 12.30 mg、ダパグリフロジン 10 mg に相当。
賦形剤:
微結晶セルロース、乳糖、クロスポビドン、二酸化ケイ素、ステアリン酸マグネシウム、ポリビニルアルコール、二酸化チタン、マクロゴール、タルク、黄酸化鉄。
フォシーガのプレゼンテーション
フォシーガ(ダパグリフロジン)は、次のような薬学的形態で提供されます。
5 mg フィルムコーティング錠 30 錠入り。
14 錠または 30 錠のパックに入った 10 mg のコーティング錠。
経口使用。
大人用。

フォシーガの過剰摂取
推奨用量よりも高い用量のフォシーガを用いた研究では、ダパグリフロジンで治療された患者における脱水症状(体液喪失)や低血圧(血圧低下)などの有害事象の発生率の増加はなく、臨床検査値に関連する臨床的に重大な変化はありませんでした。血清電解質(血液ナトリウムや血中カリウムなど)や腎機能の指標などの検査。
過剰摂取の場合は、患者の臨床状態に応じて適切な支持療法を開始する必要があります。血液透析によるダパグリフロジンの除去は研究されていません。
この薬を大量に使用する場合は、すぐに医師の診察を受け、可能であれば薬のパッケージまたは説明書を持参してください。
さらに詳しいガイダンスが必要な場合は、0800 722 6001 までお電話ください。
フォシーガの薬物相互作用
ダパグリフロジンに対する他の薬剤の影響
健康な人を対象に行われた研究では、ダパグリフロジンの薬物動態(体内での薬物の分布と変換)は、メトホルミン、ピオグリタゾン、シタグリプチン、グリメピリド、ボグリボース、ヒドロクロロチアジド、ブメタニド、バルサルタン、またはシンバスタチンによって変化しませんでした。ダパグリフロジンとリファンピシンまたはメフェナム酸の併用後、それぞれダパグリフロジンレベルの減少と増加が観察されましたが、どちらの場合も 24 時間尿中グルコース除去に対して臨床的に有意な効果はありませんでした。
他の薬剤に対するダパグリフロジンの影響
健康な人を対象に実施された研究では、ダパグリフロジンはメトホルミン、ピオグリタゾン、シタグリプチン、グリメピリド、ヒドロクロロチアジド、バルサルタン、シンバスタチン、ジゴキシンまたはワルファリンの薬物動態を有意に変化させませんでした。
処方薬や市販薬、ビタミン、天然サプリメントなど、服用している薬がある場合は医師に報告してください。あなたが服用している薬を知ってください。服用している薬のリストを保管し、新しい薬の服用を開始するときに医師や薬剤師に見せてください。
糖尿病を治療するために他の薬、特にスルホニル尿素薬(膵臓からのインスリンの放出を増加させることで血糖値を下げる作用のある糖尿病を制御する薬、例:グリベンクラミド、グリクラジド、グリメピリド)、またはインスリンおよびカチオン薬(例:アミロライド、ジゴキシン、モルヒネ、プロカインアミド、キニジン、キニーネ、ラニチジン、トリアムテレン、トリメトプリム、またはバンコマイシン)。
その他のインタラクション
喫煙、食事、ハーブ製品、アルコールの使用がフォシーガの効果に及ぼす影響は、特に研究されていません。
フォシーガは、車両の運転や機械の操作能力に影響を与えることはないと考えられています。車両の運転や機械の操作能力への影響については研究が行われていない。
他の薬を服用している場合は、医師または歯科医に伝えてください。
医師の知識なしに薬を使用しないでください。健康に危険を及ぼす可能性があります。

フォシーガという物質の作用
効果の結果
ダパグリフロジンは、単独療法として、またメトホルミン、ピオグリタゾン、グリメピリド、シタグリプチン、またはインスリンとの併用療法として研究されています。ダパグリフロジンは、2 型糖尿病と心血管疾患の患者、および 2 型糖尿病と高血圧の患者でも研究されています。ダパグリフロジンの安全性と有効性を評価するために実施された 17 件の二重盲検対照臨床研究では、合計 9,630 人の 2 型糖尿病患者が治療されました。これらの研究では6,061人の患者がダパグリフロジンで治療されました。 14 件の研究では治療期間が 24 週間、2 件では治療期間が 12 週間、1 件の研究では治療期間が 52 週間でした。 17 件の研究のうち、12 件では 24 週間から 156 週間(総研究期間最大 208 週間)の長期延長が行われました。 17件の臨床研究では、平均年齢は57歳(18~92歳)、糖尿病の平均罹患期間は8年(1~54歳)でした。患者の55パーセント(55%)が男性、83%が白人、10%がアジア人、4%が黒人でした。患者の 81 パーセント (81%) が肥満指数 (BMI) gt を持っていました。 27kg/平方メートル。ダパグリフロジンは、軽度 (研究対象集団の 53%) から中等度 (研究対象集団の 12%) の腎機能障害を持つ患者でも研究されています。
ダパグリフロジン単独、およびメトホルミン、グリメピリド、ピオグリタゾン、シタグリプチン、またはインスリンとの併用による治療は、24週目におけるヘモグロビンA1c(HbA1c)、空腹時血漿グルコース(FPG)および食後2時間のベースラインからの平均変化において、臨床的に意義のある統計的に有意な改善をもたらした。グルコース (PPG) (測定時) と対照との比較。これらの臨床的に関連した血糖影響は、最大 208 週間の長期にわたって維持されました。 HbA1c の減少は、性別、年齢、人種、罹患期間、ベースライン BMI を含むすべてのサブグループにわたって観察されました。さらに、24週目に、対照と比較した場合、ダパグリフロジン併用治療では、臨床的に意味のある、体重のベースラインからの平均変化の統計的に有意な減少が観察された。体重減少は、最大 208 週間の長期延長でも維持されました。ある特定の臨床研究では、体重減少は主に二重エネルギー放射線吸収測定法 (DXA) によって測定された体脂肪量の減少に起因すると考えられました。 2型糖尿病および心血管疾患の患者を対象としたダパグリフロジン10mgの2件の研究では、ダパグリフロジン10mgで治療を受けた患者では、24週目にHbA1cの統計的に有意な改善と体重および座位収縮期血圧の低下が見られました。プラセボで治療します。これらの結果は104週目まで持続した。2型糖尿病と高血圧症の患者を対象に実施された2件の研究では、ダパグリフロジン10mgと他の経口抗糖尿病治療を併用した患者において、座位での平均収縮期血圧の統計的に有意な低下も観察された。 12週目にプラセボを受けた患者と降圧治療を比較した(1つの研究はACE阻害剤またはARBを使用して実施され、もう1つの研究はACE阻害剤またはARBと別の降圧剤を併用して実施された)。
ダパグリフロジンは、17 件の二重盲検研究のうち 15 件において、1 日 1 回 10 mg の用量で評価されました。これらの研究の一部では、ダパグリフロジン 2.5 mg およびダパグリフロジン 5 mg の用量も評価されました。 2.5 mg の用量は血糖コントロールに一貫して有効ではなく、10 mg の方がより優れた数値効果とダパグリフロジン 5 mg に匹敵する安全性を示しました。
単独療法
ダパグリフロジン単独療法の有効性と安全性を評価するため、これまで一度も治療を受けておらず、コントロールが不十分な2型糖尿病患者計840人が2つのプラセボ対照研究に参加した。
単剤療法研究では、未治療でコントロールが不十分な糖尿病患者計558人が、78週間のコントロールされた盲検延長期間を伴う24週間の研究に参加した。プラセボ、食事、運動による 2 週間の導入期間後、HbA1c gt を有する 485 人の患者。 7%以上。 10%は、ダパグリフロジン 2.5 mg、ダパグリフロジン 5 mg、または 10 mg を 1 日 1 回朝(メインコホート)または夕方に投与する群、あるいは午前のみプラセボ群に割り付けられました。
24週目に、ダパグリフロジン10mgを1日1回午前中に投与すると、プラセボと比較してHbA1cおよび空腹時血糖値が大幅に改善されました(表1、図1を参照)。全体として、ダパグリフロジンの夜間投与は、ダパグリフロジンの朝投与と同等の安全性および有効性プロファイルを有していた。ダパグリフロジン 10 mg による 1 日 1 回午前治療を受けたグループの 102 週時点の HbA1c および空腹時血糖値のベースラインからの調整平均変化は、それぞれ -0.61% および -27.0 mg/dL であり、ダパグリフロジン 10 mg による朝の治療を受けた群では、それぞれ -0.17% および -6.9 mg でした。 /dL、それぞれ、プラセボ治療患者の、反復測定の縦断的分析に基づく、救助後のデータを除く。
主要コホートにおいて、24週目に血糖コントロールの欠如により救命または中止された患者の割合(ベースラインHbA1cで調整)は、ダパグリフロジン10mg(0.0%)よりもプラセボ(12.0%)の方が高かった。 102週目(ベースラインHbA1cで調整)では、ダパグリフロジン10mgで治療した患者(35.0%)よりもプラセボ治療を受けた患者(44.0%)の方が救急療法を必要とした。
表 1: 2 型糖尿病患者におけるダパグリフロジン単剤療法のプラセボ対照研究における 24 週目の結果 (LOCF*) (主要コホート – 朝の用量)
| 有効性パラメータ |
ダパグリフロジン 10 mg N=70 † |
プラセボ N=75 † |
|
HbA1c (%) |
||
| 基礎(平均) | 8.01 | 7.79 |
|
ベースラインからの変化 (調整平均 ‡ ) |
?0.89 | ?0.23 |
|
プラセボとの違い (調整平均 ‡ ) (CI 95%) |
0.66§ (?0.96;?0.36) |
|
| ベースラインに調整後の HbA1c <7% を達成した患者の割合 |
50.8% ¶ |
31.60% |
|
ベースライン HbA1c の患者の HbA1c はベースラインから変化しますか? 9% (調整平均 ‡ ) |
? 2.04¶ (N=14) |
0.19 (N=5) |
|
空腹時血糖値 (mg/dL) |
||
| 基礎(平均) | 166.6 | 159.9 |
|
ベースラインからの変化 (調整平均 ‡ ) |
?28.8 | ?4.1 |
|
プラセボとの差 (調整平均 ‡ ) (95% CI) |
24.7§ (?35.7;?13.6) |
|
|
体重(kg) |
||
| 基礎(平均) | 94.13 | 88.77 |
|
ベースラインからの変化 (調整平均 ‡ ) |
?3.16 | ?2.19 |
|
プラセボとの違い (調整平均 ‡ ) (CI 95%) |
?0.97 (?2.20; 0.25) |
|
※LOCF:前回の観察(患者救出前)が引き継がれる。
†短期二重盲検期間中に少なくとも 1 回の二重盲検治験薬を服用したすべての無作為化患者。
‡ベースライン値に調整された最小象限の平均。
§ p 値 <0.0001 対プラセボ。
¶副次的結果に対する逐次試験手順の結果として、統計的有意性は評価されませんでした。
図 1: 2 型糖尿病患者におけるダパグリフロジン単剤療法の 24 週間のプラセボ対照研究における時間調整された経時平均ベースライン (LOCF) HbA1c (%) (グループ 1 – 朝の用量)
エラーバーは、ベースラインからの調整平均変化の 95% 信頼区間を表します。
ダパグリフロジン 1 mg、2.5 mg、およびダパグリフロジン 5 mg とプラセボを比較した別の 24 週間の単剤療法研究でも、血糖パラメータと体重において臨床的に関連し、統計的に有意な改善が示されました。
併用療法
ダパグリフロジンは、メトホルミン、スルホニル尿素(グリメピリド)、チアゾリジンジオン(ピオグリタゾン)、DPP4阻害剤(シタグリプチン)およびインスリン(他の抗糖尿病療法の有無にかかわらず)ですでに開始されている治療と組み合わせて研究されました。
メトホルミンとの併用療法
メトホルミンとの 4 つの併用研究が実施されました。 2件の研究では初期併用療法としてメトホルミンとダパグリフロジンを併用した場合を評価し、1件の研究ではすでにメトホルミンを受けている患者においてメトホルミンにダパグリフロジンを追加した場合の効果を評価し、1件の研究ではダパグリフロジンとメトホルミンの併用とスルホニル尿素とメトホルミンの併用の効果を評価した。
メトホルミンとの初期併用療法
不適切に管理された2型糖尿病(HbA1c >7.5%および<12%)の治療を受けていない合計1,241人の患者が、ダパグリフロジン5mgまたは10mgとの初回併用の有効性と安全性を評価するための2つの24週間の実薬対照研究に参加し、徐放性 (XR) 製剤のメトホルミン。
ある研究では、1週間の導入期間の後、638人の患者が3つの治療群の1つに無作為に割り付けられた:ダパグリフロジン10mgとメトホルミンXR(1日あたり最大2000mg)、ダパグリフロジン10mgとプラセボ、またはメトホルミンXR(最大2000mg/日) 1 日あたり 2000 mg まで) とプラセボ。メトホルミン XR の用量は、耐性に応じて毎週 500 mg ずつ増量し、平均用量は 2000 mg に達しました。
ダパグリフロジン 10 mg とメトホルミン XR の併用治療は、いずれかの単剤治療と比較して HbA1c および空腹時血糖の有意な改善をもたらし、メトホルミン XR 単独と比較して体重の有意な減少をもたらしました(表 2 および図 2 および 3 を参照)。ダパグリフロジン 10 mg 単独療法は、メトホルミン XR 単独療法と比較して空腹時血糖値の有意な改善と体重減少ももたらし、HbA1c の低下においてはメトホルミン XR 単独療法に劣りませんでした。 24週間の二重盲検治療期間中に血糖コントロールの欠如により救命または中止された患者の割合(ベースラインHbA1cで調整)は、ダパグリフロジン10mgによる治療よりもメトホルミンXRとプラセボによる治療の方が高かった(13.5%)。プラスプラセボおよびダパグリフロジン 10 mg プラスメトホルミン XR (それぞれ 7.8% および 1.4%)。
表 2: ダパグリフロジンとメトホルミン XR の初回併用療法の実薬対照試験の 24 週目 (LOCF*) の結果
※LOCF:前回の観察(救出された患者の救出前)が引き継がれる。 †短期二重盲検期間中に少なくとも 1 回の二重盲検治験薬を服用したすべての無作為化患者。
‡ベースライン値に調整された最小象限の平均。
§ p 値 <0.0001。
¶メトホルミン XR と比較した非劣性。
# p 値 <0.05。
図 2: ダパグリフロジンとメトホルミン XR の初期併用療法の 24 週間の実薬対照研究における HbA1c のベースラインからの経時的調整平均変化量 (LOCFa) (%)
グラフ内の値は、LOCF データを使用した ANCOVA モデルに基づく調整平均と 95% CI を表します (最後の観察 – 被験者の救出前 – 繰り越し)
図 3: メトホルミン XR との初回併用療法としてのダパグリフロジンの 24 週間実薬対照試験における総体重 (kg) のベースラインからの調整後の経時変化 (LOCFa)
LOCF : 最後の観察 (患者を救出する前) が引き継がれました。
エラーバーは、ベースラインからの調整平均変化の 95% 信頼区間を表します。
ダパグリフロジン 5 mg とメトホルミン XR の併用を評価する別の 24 週間の研究では、ダパグリフロジン 5 mg 単独療法およびメトホルミン XR 単独療法と比較して、臨床的に関連性があり、統計的に有意な血糖パラメーターの改善が示されました。
メトホルミンとの併用
血糖コントロールが不十分な2型糖尿病患者(HbA1c≦7%および≦10%)計546人が、ダパグリフロジンとメトホルミンの併用を評価するため、78週間の対照および盲検延長期間を伴う24週間のプラセボ対照試験に参加した。 。メトホルミンを1日あたり少なくとも1500mgの用量で使用している患者は、2週間の単盲検プラセボ導入期間を完了した後に無作為に割り付けられた。導入期間の後、適格な患者は、ダパグリフロジン 2.5 mg、ダパグリフロジン 5 mg または 10 mg、または現在のメトホルミン用量と組み合わせたプラセボに無作為に割り付けられました。
メトホルミンとの併用治療として、ダパグリフロジン 10 mg は、24 週目にプラセボと比較して HbA1c および空腹時血糖値の大幅な改善をもたらし、体重の大幅な減少をもたらしました(表 3 を参照)。 102週目で、ダパグリフロジン10mgで治療した患者のHbA1c(図4参照)、空腹時血糖、体重のベースラインからの調整平均変化は、それぞれ±0.78%、±24.5mg/dL、±2.81kgでした。プラセボとメトホルミンで治療された患者に対して、救出後のデータを除いた反復測定の縦断的分析に基づいて、プラセボとメトホルミンで治療された患者にメトホルミンと0.02%、10.4 mg/dL以下、0.67 kg以下で投与した。 24週間の二重盲検治療期間中に血糖コントロールの欠如により救命または中止された患者の割合(ベースライン調整HbA1c)は、ダパグリフロジン10mg+メトホルミン群よりもプラセボ+メトホルミン群(15.0%)の方が高かった。メトホルミン (4.4%)。 102週目(ベースラインHbA1cで調整)では、ダパグリフロジン10mgとメトホルミンで治療した患者(44.0%)よりも、プラセボとメトホルミンで治療した患者(60.1%)の方が救急療法を必要とした。
表 3: メトホルミンとの併用療法としてのダパグリフロジンの 24 週間のプラセボ対照試験 (LOCF*) の結果
|
有効性パラメータ |
ダパグリフロジン 10 mg + メトホルミン N=135 † |
プラセボ + メトホルミン N=137 † |
| HbA1c (%) | ||
| 基礎(平均) | 7.92 | 8.11 |
| ベースラインからの変化 (調整平均‡ ) | ?0.84 | ?0.30 |
| プラセボとの差 (調整平均‡ ) (95% CI) | 0.54§ (?0.74;?0.34) |
|
| ベースラインに調整したHbA1c <7%を達成した患者の割合 | 40.6% ¶ | 25.90% |
| ベースライン HbA1c の患者における HbA1c のベースラインからの変化?9% (調整平均‡ ) | ? 1.32¶ (N=18) |
?0.53 (N=22) |
|
空腹時血糖値 (mg/dL) |
||
| 基礎(平均) | 156 | 165.6 |
| 24 週目のベースラインからの変化 (調整平均‡ ) | ?23.5 | ?6.0 |
| プラセボとの差 (調整平均‡ ) (95% CI) | 17.5§ (?25.0;?10.0) |
|
| 1 週目のベースラインからの変化 (調整平均‡ ) | ?16.5§(N=115) | 1.2 (N=126) |
| 体重(kg) | ||
| 基礎(平均) | 86.28 | 87.74 |
| ベースラインからの変化 (調整平均‡ ) | ?2.86 | ?0.89 |
| プラセボとの差(調整平均‡ ) | 1.97§ | |
| (CI 95%) | (? 2.63 ;? 1,31) | |
* LOCF: 以下の最後の観察 (患者救出前)。
†二重盲検短期期間中に少なくとも 1 回の二重盲検治験薬を服用したすべての無作為化患者。
‡基礎に合わせて調整された平均最小象限。
§ P Lt の値 0.00001 対プラセボ + メトホルミン。
¶ P Lt の値 0.05 対プラセボ + メトホルミン。
図 4: メトホルミンとの併用療法としてのダパグリフロジンの 102 週間のポセボ対照試験における基礎値に関する HBA1C 調整平均変化 (%) (救助後のデータを除く、反復測定の縦断的分析)。
メトホルミンとグリピジドを活性対照として比較した併用研究
血糖コントロールが不十分な2型糖尿病患者計816名(HBA1C GT; 6.5%および?10%)が、ダパグリフロジンを評価するために、グリピジドで管理された156週間の52週間の非劣性研究で無作為に割り付けられた。メトホルミンとの併用療法中。 1日あたり少なくとも1500 mgの用量でメトホルミンを投与されている患者は、プラセボによる2週間の導入期間の後、グリピジドまたはダパグリフロジン(それぞれ5 mgまたは2.5 mg)を投与される群に無作為に割り付けられ、用量は18週間にわたって増加するようにタイトル付けされました。最適な血糖効果(空腹時血糖 LT; 110 mg/dL、LT; 6.1 mmol/L)または患者が耐えられる最高用量レベル(グリピジド 20 mg およびダパグリフロジン 10 mg)まで。この時点から、低血糖予防のために用量を減らすことを除いて、用量は一定に保たれた。この研究では、血糖コントロールの喪失による救済は104週目まで利用できませんでしたが、105週目から208週目までは利用可能でした。
標記期間の終了時点で、ダパグリフロジンで治療された患者の 87% が研究の最大用量(10 mg)まで標記を受けていたのに対し、グリピジド治療の患者は 73%(20 mg)でした。ダパグリフロジンは、グリピジドと比較して、52週目にBasalと同様のHBA1Cの平均低下をもたらし、非劣性を示した(表4を参照)。ダパグリフロジン治療は、グリピジド投与群の平均体重増加と比較して、52週目に基礎体重と比較して有意な平均体重減少をもたらした。
ダパグリフロジンで治療した患者の104週目と208週目では、HBA1C基礎値に対する平均調整変化はそれぞれ-0.32%と-0.10%、体重の変化は-3.70kgと-3.95kgでした。ベースのグリピジドで治療された患者の、HBA1C 基礎値に調整された平均変化はそれぞれ -0.14% と 0.20% であり、体重の変化はそれぞれ 1.36 kg と 1.12 kg でした。反復縦断測定の分析では (図 5 と図 5) 6)。体重減少に達した患者の割合は? 104週目と208週目の5%(調整後)は、ダパグリフロジンで治療された患者ではそれぞれ23.8%と10.2%、ダパグリフロジンで治療された患者ではそれぞれ2.8%と1.8%だった。








-1024x576.jpg?resize=1024,576&ssl=1)


