クロルプロパミドの禁忌 – LAFEPE
クロルプロパミド(活性物質)は以下の患者には禁忌です。
- フォーミュラのいずれかの成分に対する既知の過敏症。
- 昏睡の有無にかかわらず糖尿病性ケトアシドーシス。この状態はインスリンで治療する必要があります。
- 1型糖尿病。
クロルプロパミドの使用方法 – LAFEPE
クロルプロパミド (活性物質) または他の血糖降下剤による 2 型糖尿病の治療には、固定された用量レジメンはありません。最小有効用量を決定し、一次的失敗、つまり推奨最大用量に対する不適切な低血糖反応、および二次的失敗、つまり最初の有効期間後の適切な低血糖反応の喪失を検出するために、患者の血糖を定期的に監視する必要があります。 。
治療に対する患者の反応を分析する際には、糖化ヘモグロビンのレベルも評価する必要があります。一般に食事管理が良好な患者において、一時的にコントロールを失った期間には、クロルプロパミド(活性物質)の短期投与で十分である可能性がある。 1日の総用量は通常、朝食時に1回摂取されます。場合によっては、1 日の用量を分割することで胃腸不耐症の症状が軽減される場合があります。
初回負荷量は必要ではなく、投与すべきではありません。
2 型糖尿病患者の治療を開始する場合、最初の治療として食事療法に重点を置く必要があります。肥満糖尿病患者の治療にはカロリー制限と減量が不可欠です。隔離された食事は、血糖値と高血糖の症状を制御するのに効果的です。定期的な身体活動の重要性も強調されるべきであり、心血管の危険因子を特定し、可能であれば是正措置を適用する必要があります。
クロルプロパミド(活性物質)の使用は、臨床医と患者にとって、食事の代替として、または食事制限を回避するための便利な手段としてではなく、食事への追加治療として見なされるべきです。さらに、食事管理下での血糖コントロールの喪失は一時的な場合があり、クロルプロパミド(活性物質)の短期間の投与が必要となります。
無症候性患者へのクロルプロパミド(活性物質)の使用を検討する場合、インスリン非依存性の 2 型糖尿病患者における血糖コントロールが、長期の心血管系または神経系合併症の予防に有効であるかどうかはまだ明確に確立されていないことに注意する必要があります。糖尿病の。
一部の患者は、クロルプロパミド(活性物質)を含むスルホニルウレア剤に対する初期反応が不十分(一次不全)、または徐々に反応が失われ(二次不全)を示しました。
あるいは、クロルプロパミド(活性物質)は、スルホニル尿素に反応しなかった、または反応が停止した一部の患者に効果がある可能性があります。他の経口血糖降下薬を高用量または頻繁に使用する必要がある患者は、クロルプロパミド (活性物質) を使用すると制御が容易になる場合があります。
患者の選択
治療に最も適した患者は、症状が安定しており、食事だけではコントロールできない 2 型糖尿病患者です。糖尿病性昏睡の過去の病歴は、クロルプロパミド(活性物質)による治療管理の成功と必ずしも矛盾するわけではありません。
この種の薬剤に対する反応が期待されるが、最初の試みが失敗した患者、他のスルホニルウレア剤の投与後、またはそのような薬剤による糖尿病の管理が成功しなかった患者には、一定の観察期間が必要となる場合があります。満足でした。クロルプロパミド(活性物質)は効果的であり、このタイプの糖尿病をより良く制御できる可能性があります。
クロルプロパミド(活性物質)による治療の候補として認定された患者の反応の最終評価は、少なくとも 7 日間の治療経験から構成されます。この期間中、ケトン尿症がなく、十分にコントロールされているということは、患者の反応が良く、薬でコントロールできることを示しています。しかし、インスリン中止後 24 時間以内にケトン尿症が発症する場合は、一般に反応が不十分であることを示しています。患者が血糖値の満足のいく低下を示さない場合、または客観的または主観的な臨床的改善が得られない場合、あるいはケトン尿症または糖尿を示した場合、患者は無反応であるとみなされる。これらの患者の治療にはインスリンが適応となります。
投与量
初期治療
軽度から中重度の2型糖尿病を患う安定した中年の糖尿病患者は、1日量250 mg(1錠)から開始する必要があります。
他の経口血糖降下薬を使用している患者をクロルプロパミド(有効成分)に移行する場合、移行期間は必要ありません。以前の投薬はいつでも中止でき、クロルプロパミド(有効成分)はすぐに開始されました。クロルプロパミド(活性物質)を処方するときは、そのより大きな効力について十分に考慮する必要があります。
インスリン治療を受けている安定した軽度または中等度の 2 型糖尿病の中年患者の大多数は、インスリンを即時に中止して経口薬に直接切り替えることができます。毎日 40 単位を超えるインスリンを必要とする患者の場合、クロルプロパミド (活性物質) による治療は、最初の数日間はインスリンを 50% 減らして開始でき、その後は反応に応じて減らしていきます。

インスリン離脱期間中、患者は血糖値を少なくとも 1 日 3 回自己監視しなければなりません。異常な結果が生じた場合には、直ちに医師に通知しなければなりません。場合によっては、移行期間中に入院を検討することをお勧めします。
治療開始から 5 ~ 7 日後、クロルプロパミド (活性物質) の血清レベルはプラトーに達します。最適な制御を達成するために、投与量はその後、3 ~ 5 日の間隔で 50 ~ 125 mg を超えない範囲で増減して調整できます。より頻繁な調整は一般的にお勧めできません。
維持療法
安定した中等度の重度の 2 型糖尿病の中年患者のほとんどは、1 日あたり約 250 mg (1 錠) でコントロールされます。数人の研究者は、軽度の糖尿病患者の中には、1日あたり125mg(1/2錠)以下の用量で良好にコントロールできる患者もいることを発見した。最も重度の糖尿病患者の多くは、適切なコントロールのために 1 日あたり 500 mg (2 錠) を必要とする場合があります。
1 日あたり 500 mg の用量に適切に反応しない患者は、通常、より高い用量には反応しません。
1日750mg(3錠)を超える維持用量は避けるべきです。
高齢患者およびハイリスク患者への使用
高齢者、衰弱または栄養失調の患者、カロリー摂取が不規則な患者、腎臓または肝機能障害のある患者などのリスクのある患者における低血糖のリスクを軽減するには、低血糖反応を避けるために初回および維持用量を控えめにする必要があります。
高齢の糖尿病患者はスルホニルウレア剤の血糖降下作用により敏感であると思われるため、治療はより低用量のクロルプロパミド(活性物質)、つまり1日125mgから開始する必要があります。
尿崩症患者におけるクロルプロパミド(活性物質)
これまでのいくつかの研究では、クロルプロパミド(活性物質)が特発性尿崩症の治療にも有用であることが示されています。
尿崩症の治療では、通常1日あたり125~500mgが使用されます。これらの患者では低血糖症を発症するリスクがあるため、最低用量で治療を開始し、必要に応じて徐々に調整することが推奨されます。
治療中の患者は、特に併発感染症やその他の食事摂取量の減少期間中に、低血糖反応の可能性と治療法についてカウンセリングを受ける必要があります。このような状況では、クロルプロパミド(活性物質)による治療を直ちに中止し、医師に通知する必要があります。
医師は、特に無関係な病気やその他の原因が食物摂取量の減少を意味する場合、これらの患者に低血糖反応が起こる可能性を常に認識し続けなければなりません。このような場合、クロルプロパミド(活性物質)を一時的に中止し、抗利尿ホルモンで治療を置き換える必要があります。
クロルプロパミドの注意事項 – LAFEPE
G6PD欠損症
クロルプロパミド(活性物質)はスルホニル尿素のクラスに属しているため、G6PD 欠損症の患者に使用する場合は注意が必要です。 G6PD 欠損症患者をスルホニル尿素で治療すると溶血性貧血を引き起こす可能性があるため、非スルホニル尿素による代替療法を検討する必要があります。
低血糖症

クロルプロパミド(活性物質)を含むすべてのスルホニルウレア剤は、重度の低血糖を引き起こす可能性があり、昏睡状態に陥り、入院が必要になる場合があります。低血糖患者は適切なブドウ糖療法で治療し、少なくとも 24 ~ 48 時間監視する必要があります。
低血糖のエピソードを回避するには、適切な患者の選択、投与量、および指示が重要です。食事が遅れたり、食事の摂取量が不十分な場合、または炭水化物の摂取量のバランスが崩れた場合に起こる低血糖現象を防ぐために、定期的な炭水化物の摂取が重要です。
腎不全または肝不全
それはクロルプロパミド(活性物質)の利用可能性に影響を与える可能性があり、糖新生の能力も低下させる可能性があります。どちらも重篤な低血糖反応のリスクを高める可能性があります。
高齢者、衰弱または栄養失調の患者、副腎または下垂体機能不全のある患者
これらは、血糖降下薬の血糖降下作用の影響を特に受けやすいです。低血糖は、高齢者やβアドレナリン遮断薬で治療を受けている人では認識しにくい場合があります。
低血糖は一般に、カロリー摂取量が不足した場合、激しいまたは長時間の運動後、アルコール摂取中、または複数の血糖降下薬を使用した場合に発生します。
クロルプロパミド(活性物質)の半減期が長いため、クロルプロパミド(活性物質)による治療中に低血糖になった患者は、用量を注意深く監視し、少なくとも 3 ~ 5 日間は食事の間隔を短くする必要があります。入院と静脈内ブドウ糖の投与が必要になる場合があります。
血糖コントロールの喪失
糖尿病の治療を受けて安定した患者が、発熱、外傷、感染症、手術などのストレスの多い状況にさらされると、血糖コントロールが失われる可能性があります。このような場合、クロルプロパミド(活性物質)の使用を中止し、インスリンを投与する必要がある場合があります。
時間の経過とともに、多くの患者では、クロルプロパミド(活性物質)を含む経口血糖降下薬の血糖値を望ましいレベルに下げる効果が低下しますが、これは疾患の進行または薬剤に対する反応の低下が原因である可能性があります。この現象は、薬剤が初めて投与されたときに個々の患者に効果がなくなる一次失敗とは異なり、二次失敗と考えられます。患者を二次障害として分類する前に、適切な用量調整と食事順守を評価する必要があります。
臨床検査
血液中の糖化ヘモグロビンの測定は定期的に行う必要があります。
患者情報
患者には、クロルプロパミド(活性物質)および他の代替治療の潜在的なリスクと利点について知らされなければなりません。患者には、食事、定期的な運動、定期的な血糖検査の重要性についてもアドバイスする必要があります。
低血糖のリスク、その症状と治療、低血糖を発症しやすい状態については、患者と家族の介護者に説明する必要があります。一次障害と二次障害も報告する必要があります。
低血糖またはその他の副作用の症状が発生した場合は、直ちに医師の診察を受けるように患者に指示する必要があります。
機械の運転および操作能力への影響

機械を運転および操作する能力に対するクロルプロパミド(活性物質)の影響は研究されていません。しかし、クロルプロパミド(活性物質)がこれらの能力に影響を与える可能性があることを示唆する証拠はありません。患者は低血糖の症状に注意し、機械の運転や操作には注意する必要があります。
妊娠中の使用
クロルプロパミド(活性物質)を妊婦に投与した場合に胎児に悪影響を及ぼす可能性があるかどうか、あるいは生殖能力に影響を与える可能性があるかどうかは不明です。
クロルプロパミド(活性物質)は、潜在的な利益が患者と胎児に対する潜在的なリスクを正当化する場合にのみ、妊娠中に投与されるべきです。
妊娠中の異常な血糖値は先天性異常の発生率の上昇と関連しているというデータがあるため、多くの専門家は血糖値をできるだけ正常に近づけるために妊娠中のインスリンの使用を推奨しています。
出産時にスルホニルウレア剤を投与された母親の新生児では、長期間(4~10日間)にわたる重度の低血糖が報告されています。これは、半減期の長い薬剤を使用した場合に最も頻繁に報告されています。妊娠中にクロルプロパミド(活性物質)を使用する場合は、出産予定日の少なくとも 1 か月前に使用を中止し、血糖値を正常に近い値に維持するために他の治療を開始する必要があります。
クロルプロパミド(有効成分)は、妊娠リスクカテゴリーCに分類される医薬品です。したがって、妊娠中の女性は医師または歯科外科医のアドバイスなしにこの薬を使用しないでください。
授乳中の使用
患者がクロルプロパミド(活性物質)500 mg を摂取してから 5 時間後に採取された 2 つの母乳サンプルの組成を分析したところ、濃度が 5 mcg/mL であることが判明しました。参考までに、250 mg を単回摂取した後のクロルプロパミド (活性物質) の正常な血中ピークは 30 mcg/mL です。したがって、女性が薬を服用している間授乳することはお勧めできません。
小児への使用
クロルプロパミド(活性物質)の小児に対する有効性と安全性はまだ確立されていません。
クロルプロパミドに対する副作用 – LAFEPE
ほとんどの副作用は用量に関連しており、一過性であり、用量の減量または中止によく反応します。しかし、これまでの臨床経験では、他のスルホニルウレア剤と同様に、過敏症に関連する一部の副作用が重篤になる可能性があり、死亡例も報告されていることが実証されています。
血液およびリンパ系
白血球減少症、無顆粒球症、血小板減少症、溶血性貧血、再生不良性貧血、汎血球減少症。
内分泌
抗利尿ホルモンの不適切な分泌。
代謝と栄養
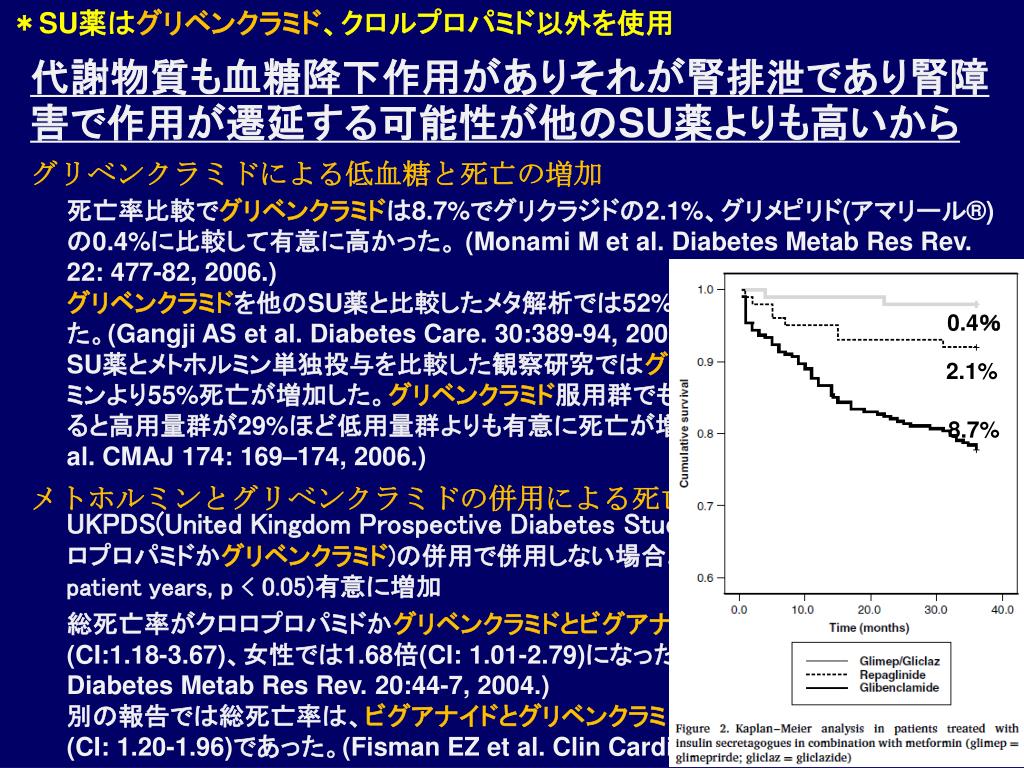
低ナトリウム血症、低血糖、アルコール不耐症、食欲減退。
神経系
めまい、頭痛。
胃腸
下痢、嘔吐、吐き気、胃腸障害。
肝胆道
胆汁うっ滞性黄疸。
皮膚および皮下組織
蕁麻疹、斑状丘疹性発疹、光線過敏症、多形紅斑、剥離性皮膚炎、そう痒症、アレルギー性皮膚炎、発疹。
先天性、家族性、遺伝性
非急性ポルフィリン症。
一般的な
飢え。
研究室
臨床検査の異常、血液浸透圧の低下、尿浸透圧の上昇。
胃腸障害は用量に関連する傾向があり、用量を減らすと消失します。
皮膚反応は一時的な場合があり、クロルプロパミド(活性物質)を継続的に使用しても消失する場合があります。反応が続く場合は、薬の投与を中止する必要があります。
有害事象が発生した場合は、健康監視通知システム (NOTIVISA) または州または地方自治体の健康監視機関に通知してください。
クロルプロパミド – LAFEPE 薬物相互作用
以下の製品は低血糖症を引き起こす可能性があります
スルホニル尿素の血糖降下作用は、非ステロイド性抗炎症薬や、タンパク質、サリチル酸塩、スルホンアミド、クロラムフェニコール、プロベネシド、クマリン、モノアミンオキシダーゼ阻害剤、βアドレナリン遮断薬と高度に結合する他の薬剤を含む一部の薬剤によって増強される可能性があります。
クロルプロパミド(活性物質)を投与されている患者にこのような薬剤を投与する場合、患者の低血糖を注意深く観察する必要があります。クロルプロパミド(活性物質)を投与されている患者からそのような薬剤を中止する場合は、患者がコントロールを失っていないか注意深く観察する必要があります。
抗真菌薬
ボリコナゾール
研究はされていませんが、ボリコナゾールはスルホニル尿素類(トルブタミド、グリピジド、グリベンクラミドなど)の血漿レベルを上昇させるため、低血糖を引き起こす可能性があります。併用投与中は血糖を注意深く監視することが推奨されます。
ミコナゾール
一部のスルホニルウレア剤では、経口ミコナゾールと経口血糖降下薬との間に重度の低血糖を引き起こす相互作用の可能性が報告されています。この相互作用が静脈内、局所、または膣のミコナゾール製剤でも起こるかどうかは不明です。
アルコール
一部の患者では、アルコール摂取によりジスルフィラム様反応が発生することがあります。中程度から大量のアルコールを摂取すると、低血糖症のリスクが高まる可能性があります。
以下の製品は高血糖を引き起こす可能性があります
一部の薬物は、コントロールの喪失につながる高血糖を引き起こす傾向があります。これらの薬物には、チアジドおよび他の利尿薬、コルチコステロイド、フェノチアジンおよび甲状腺由来薬剤、エストロゲン、経口避妊薬、フェニトイン、ニコチン酸、交感神経興奮薬、カルシウムチャネル遮断薬、およびイソニアジドが含まれます。
クロルプロパミド(活性物質)を投与されている患者にそのような物質を投与する場合は、コントロールが失われていないか注意深く観察する必要があります。クロルプロパミド(活性物質)を受けている患者がこれらの物質を中止する場合は、低血糖症についても注意深く観察する必要があります。
臨床検査
クロルプロパミド(活性物質)は、尿中のアルブミンを検出するための通常の検査を妨げません。
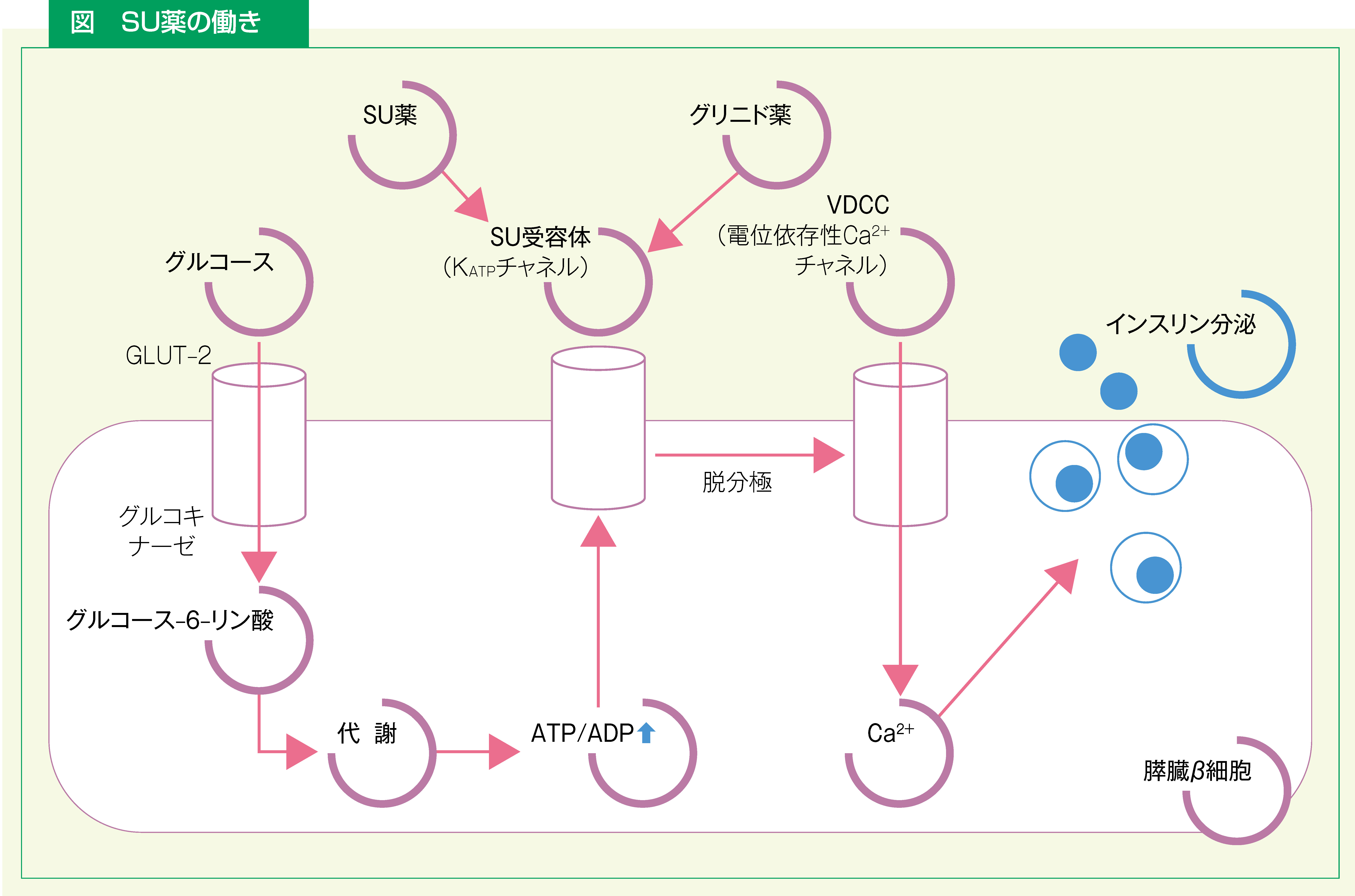
クロルプロパミドという物質の作用 – LAFEPE
効果の結果

英国の前向き糖尿病研究の結果は、グリベンクラミドの使用と比較した場合、クロルプロパミド (活性物質) が 2 型糖尿病の治療においてより効果的であることを示しました。この研究では、クロルプロパミド(活性物質)の使用により、グリベンクラミドの使用と比較して、血糖コントロールのための追加治療の必要性が1年に相当する遅延が促進されることも示されました。
薬理学的特徴
薬力学特性
クロルプロパミド(活性物質)は、スルホニル尿素系の経口血糖降下薬です。クロルプロパミド(有効成分)はスルホンアミド誘導体ですが、抗菌活性はありません。
作用機序
その正確な作用機序は完全にはわかっていませんが、経口インスリンではありません。クロルプロパミド(活性物質)の作用機序は、内因性インスリンの合成と放出の刺激を通じて起こり、その効果は膵臓のベータ細胞の機能に依存すると考えられています。膵臓外への影響は、経口スルホニル尿素薬の作用機序の一部である可能性があります。
クロルプロパミド(活性物質)による長期治療中に、膵臓ベータ細胞の機能が改善され、その結果として耐糖能が改善される可能性があるという証拠があります。したがって、主に異常な耐糖能によって現れる無症候性糖尿病患者では、クロルプロパミド(活性物質)を継続的に使用すると、耐糖能が「正常化」する可能性があります。
クロルプロパミド(活性物質)の効力はトルブタミドの約 6 倍です。いくつかの実験結果は、その有効性の増加は、排泄が遅くなり、重大な不活性化が存在しないことによる可能性があることを示唆しています。
薬物動態学的特性
クロルプロパミド(有効成分)は胃腸管から速やかに吸収されます。単回経口投与後 1 時間以内に血液中で容易に検出され、2 ~ 4 時間以内に最大血清レベルに達します。これはヒトの体内で代謝され、未変化の薬物として、またヒドロキシル化または加水分解された代謝物として尿中に排泄されます。薬物の生物学的半減期は平均して 36 時間です。最初の 96 時間で、1 回の経口投与量の 80 ~ 90% が尿中に排泄されます。ただし、治療量を長期投与しても、治療開始後約 5 ~ 7 日で吸収および排泄速度が安定する限り、血中に蓄積は生じません。
クロルプロパミド(活性物質)は、正常な人では血糖降下効果を 1 時間以内に発揮し、3 ~ 6 時間で最大となり、少なくとも 24 時間持続します。
前臨床安全性データ
慢性毒性研究はイヌとラットで行われています。犬は、人間の推奨用量の20倍の用量のクロルプロパミド(活性物質)を6、13、または20か月間投与しましたが、大きな組織学的または病理学的変化は見られませんでした。 100 mg/kg のクロルプロパミド (活性物質) で 20 か月間治療した後、肝臓の組織病理学的変化を示した犬はいませんでした。 6~12か月間継続的に治療を受けたラットは、高用量(最大125mg/kg)で精子形成のさまざまな程度の抑制を示した。抑制の程度は、ラットにおける高用量のクロルプロパミド(活性物質)の慢性投与に伴う成長遅延の程度に従うようであった。
前臨床試験では、経口 LD50 はマウスで 1,675 mg/kg、イヌで 800 mg/kg、ラットで 2,390 mg/kg と決定されました。
催奇形性の影響
クロルプロパミド(活性物質)を使用した動物の生殖に関する研究は行われていません。








-1024x576.jpg?resize=1024,576&ssl=1)


