リファンピシンの禁忌

リファマイシン(活性物質)は、リファマイシンに対する過敏症の病歴のある患者には禁忌です。
リファンピシン(活性物質)は、サキナビル/リトナビルの組み合わせと同時に投与する場合は禁忌です。
リファンピシンの使い方
リファンピシン(活性物質)の投与は、食事の少なくとも30分前または2時間後の空腹時に行うことが好ましい。
迅速かつ完全に吸収されるように、食事から離れた空腹時にリファンピシン(活性物質)を投与することをお勧めします。
カプセルを液体と一緒に経口的に摂取する必要があります。
結核では
1日の投与量は、通常、単回投与で、体重50kg以上の患者には600mg、体重50kg未満の患者には450mgです。 12 歳までの小児の場合、体重 1 kg あたり 10 ~ 15 mg です(1 日の摂取量が 600 mg を超えないようにすることが推奨されます)。一般に、リファンピシン(活性物質)は他の結核抑制薬と関連しているはずです。
非特異的感染症の場合
大人の使用:
推奨される 1 日の投与量は 600 mg です。重篤な形態の場合、この用量は900~1200 mgに増量されることがあります。
尿路感染症の場合、推奨される1日量は900~1200mgです。
それ以上の用量の場合は 2 回に分けて投与する必要があります。
ブレンノラジア(性感染症)の場合は、1日900mgの単回投与が必要であり、場合によっては2日目と3日目にも投与を繰り返す場合があります。
小児への使用:
推奨される 1 日の投与量は 20 mg/kg を 1 回または 2 回投与します。
すべての場合(ブレンノラジアを除く)、症状が消えた後でもさらに数日間治療を続けてください。
非推奨の経路で投与されたリファンピシンの効果に関する研究はありません。したがって、安全性とこの薬の有効性を確保するために、投与は医師の推奨に従って経口のみで行ってください。
治療の時間、用量、期間を常に遵守し、医師の指示に従ってください。医師の知識なしに治療を中止しないでください。
この薬は割ったり、開けたり、噛んだりしないでください。
リファンピシンの副作用
該当する場合、次の CIOMS 周波数レートが使用されます。
- 非常に一般的な反応 (?1/10)。
- 一般的な反応 (?1/100 および lt;1/10)。
- 異常な反応 (?1/1,000 および <1/100);
- まれな反応 (?1/10,000 および <1/1,000)。
- 非常にまれな反応 (lt;1/10,000)。
- 不明: 入手可能なデータから推定できません。
感染症と蔓延
未知:
偽膜性大腸炎、インフルエンザ。
血液およびリンパ系疾患
一般:
紫斑病の有無にかかわらず、血小板減少症は一般に断続的な治療に関連していますが、紫斑病が発生したらすぐに薬を中止すると回復します。
普通でない:
白血球減少症。
未知:
播種性血管内凝固症、好酸球増加症、無顆粒球症、溶血性貧血。
免疫系障害
未知:
アナフィラキシー反応。
内分泌疾患
未知:
副腎機能不全は、副腎機能が損なわれた患者で観察されています。
代謝および栄養障害
未知:
食欲の低下。
精神障害
未知:
精神障害。
神経系障害
一般:
頭痛、めまい。
未知:
紫斑病出現後にリファンピシンの投与を継続または再開した場合に脳出血を起こし死亡した例が報告されています。
目の病気
未知:
破れ変色。
血管障害
未知:
ショック、紅潮、血管炎。
胸部および縦隔の呼吸器疾患
未知:
呼吸困難、喘鳴、唾液の変色。
胃腸障害
一般:
吐き気、嘔吐。
普通でない:
下痢。
未知:
胃腸障害、腹部不快感。
肝胆道疾患
未知:
肝炎、高ビリルビン血症。
皮膚および皮下組織の疾患
未知:
スティーブンス・ジョンソン症候群および中毒性表皮壊死融解症を含む多形紅斑、全身性薬物過敏症症候群(SHSD – DRESS症候群)、皮膚反応、発疹を伴うかゆみおよび掻き傷、蕁麻疹、アレルギー性皮膚炎、類天疱瘡。
筋骨格疾患および結合組織疾患
未知:
筋力低下、ミオパシー、骨の痛み。
腎臓および泌尿器疾患
未知:
通常、急性尿細管壊死または尿細管間質性腎炎、色尿症による急性腎損傷。
妊娠、産後、周産期の状態
未知:
産後出血、母子出血。
生殖器系および乳房の疾患
未知:
月経障害。
先天性、家族性、遺伝性の疾患。
未知:
ポルフィリン症。
管理現場における一般的な混乱と状況
非常に一般的な:

発熱、悪寒。
未知:
浮腫。
調査
一般:
血中ビリルビンの増加、アスパラギン酸アミノトランスフェラーゼ、アラニンアミノトランスフェラーゼの増加。
未知:
血圧の低下、血中クレアチニンの増加、肝酵素の増加。
有害事象が発生した場合は、健康監視通知システム – NOTIVISA、または州または地方自治体の健康監視機関に通知してください。
リファンピシンの薬物相互作用
治療中は経口避妊薬が効果がない場合があるため、別の方法で妊娠を避けてください。治療中はアルコール飲料の摂取を避けてください。リファンピシン (活性物質) は、尿、痰、涙の赤みを引き起こす可能性があります。
医学-医学
シトクロム P-450 酵素 (肝臓酵素) との相互作用
リファンピシン (活性物質) は、一部のチトクロム P-450 酵素の強力な誘導物質です。
これらのシトクロム P-450 酵素によって代謝される他の薬物とリファンピシン (活性物質) を併用すると、それらの代謝が促進され、これらの他の薬物の活性が低下する可能性があります。したがって、シトクロム P-450 によって代謝される薬剤とともにリファンピシン (活性物質) を処方する場合には注意が必要です。
シトクロム P-450 酵素によって代謝される薬物の例
抗けいれん薬(例:フェニトイン)、抗不整脈薬(例:ジソピラミド、メキシレチン、キニジン、プロパフェノン、トカイニド)、抗エストロゲン薬(例:タモキシフェン、トレミフェン)、抗精神病薬(例:ハロペリドール)、経口抗凝固薬(例:ワルファリン)、抗真菌薬(例:フルコナゾール、イトラコナゾール、ケトコナゾール)、抗レトロウイルス薬(例:ジドブジン、サキナビル、インジナビル、エファビレンツ)、バルビツレート系(鎮静剤および精神安定剤)、ベータ遮断薬(心臓不整脈の治療に使用される薬)、ベンゾジアゼピン系(例:ジアゼパム)、関連ベンゾジアゼピン薬物(例:ゾピクロン、ゾルピデム)、カルシウムチャネル遮断薬(例:ジルチアゼム、ニフェジピン、ベラパミル)、クロラムフェニコール、クラリスロマイシン、コルチコステロイド(代謝を制御するために使用される薬)、強心配糖体(一部の心臓病に使用される薬)、クロフィブラート(使用される薬)血中トリグリセリド濃度が高い場合の治療)、全身性ホルモン避妊薬(避妊薬)、ダプソン(ハンセン病の治療に使用される薬)、ドキシサイクリン(抗生物質)、エストロゲン(ホルモン)、フルオロキノロン(抗生物質)、ゲストリノン(ホルモン)、経口血糖降下薬(抗糖尿病薬、血糖値を下げる薬)(スルホニル尿素)、免疫抑制薬(例:シクロスポリン、タクロリムス)、タクロリムス(ある種の腫瘍の治療に使用される薬)、レボチロキシン(ホルモン)、ロサルタン(高血圧の治療に使用される薬) 、麻薬性鎮痛薬(激しい痛みを抑えるために使用される薬)、メタドン(麻薬性鎮痛薬)、プラジクアンテル(寄生虫と戦うために使用される薬)、プロゲスチン(ホルモン)、キニーネ(マラリアと戦うために使用される薬)、リルゾール(抗けいれん薬)、選択的5-HT3受容体拮抗薬(悪心、悪心、嘔吐の症状を制御するために使用される薬)(例:オンダンセトロン)、CYP 3A4によって代謝されるスタチン(コレステロール治療に使用される薬)、テリスロマイシン(抗生物質)、テオフィリン(気管支喘息および喘息性気管支炎を制御するために使用される薬) )、チアゾリジンジオン(血糖の治療に使用される薬)(例:ロシグリタゾン)、三環系抗うつ薬(うつ病の治療に使用される薬)(アミトリプチリン、ノルトリプチリンなど)。
これらの薬剤を同時に投与すると、アトバクオン(原虫を除去するために使用される薬剤)の濃度の低下とリファンピシン(活性物質)の濃度の上昇が観察されました。
ケトコナゾール(真菌の治療に使用される薬)とリファンピシン(活性物質)の併用により、両方の薬の血清濃度が低下しました。
リファンピシン(活性物質)とエナラプリル(高血圧の治療に使用される薬)を併用すると、エナラプリルの活性代謝物であるエナラプリラトの濃度が低下します。患者の臨床状態によって必要な場合は、投与量の調整を行う必要があります。
制酸薬(胃酸を中和するために使用される薬)の同時投与は、リファンピシン(活性物質)の吸収を低下させる可能性があります。リファンピシン(活性物質)の毎日の投与は、制酸薬を服用する少なくとも 1 時間前に行う必要があります。
リファンピシン(活性物質)をハロタン(全身麻酔の導入に使用される薬)とイソニアジド(結核の治療に使用される抗生物質)の両方と同時に投与すると、肝毒性(化学物質による肝臓損傷)の可能性が高まります。リファンピシン(活性物質)とハロタンの併用は避けるべきです。
リファンピシン(活性物質)とイソニアジドの両方を投与されている患者は、肝毒性について注意深く監視する必要があります。
リファンピシン (活性物質) をサキナビル/リトナビル (HIV ウイルスを阻害するために使用される薬剤) の組み合わせと同時に投与すると、肝毒性の可能性が高まります。したがって、リファンピシン(活性物質)とサキナビル/リトナビルの併用は禁忌です。
薬物検査 – 臨床検査
治療レベルのリファンピシン(活性物質)は、血清葉酸とビタミンB12の標準的な微生物学的検査を阻害することが示されています。したがって、代替の投与方法を検討する必要があります。血清ビリルビンの一時的な増加も観察されています。 FURP-リファンピシン(活性物質)は、胆汁排泄の競合により、胆嚢の視覚化に使用される造影剤の胆汁排泄を損なう可能性があります。したがって、これらの検査は、朝の用量のFURP-リファンピシン(活性物質)を投与する前に実施する必要があります。 KIMS 法 (溶液中の微粒子の動的相互作用) を使用した場合、リファンピシン (活性物質) を投与されている患者において、オピオイドの交差反応および偽陽性の尿スクリーニング検査が報告されています。ガスクロマトグラフィー/質量分光光度法などの確認検査により、リファンピシン (活性物質) とオピオイドが区別されます。
リファンピシンの注意事項
場合によっては、治療開始から数日間の細胞レベルでの肝排泄経路(肝臓による除去)におけるリファルジンとビリルビンの競合により、高ビリルビン血症(血液中のビリルビンの異常な増加)が発生することがあります。ビリルビンおよび/またはトランスアミナーゼレベルの中程度の増加を示す単独の報告は、それ自体が治療中断の兆候を構成するものではありません。できれば、検査を繰り返し、レベルの傾向を観察し、患者の臨床状態と合わせて考慮して決定を下す必要があります。
免疫学的/アナフィラキシー反応

断続的な治療(週に 2 ~ 3 回未満)では、アナフィラキシー(アレルギー反応)を含む免疫反応が発生する可能性があるため、医師による厳重な監視が必要です。また、これらの反応が起こる可能性があるため、治療を中止することについて医師にアドバイスを受ける必要があります。
リファンピシン(活性物質)による結核治療を受けている成人は、肝酵素、ビリルビン、血清クレアチニン、全血球数および血小板数(または推定値)を評価するために、ベースライン状態(治療前の状態)で検査を受ける必要があります。悪化する疾患、既存の疾患、または臨床的に疑われる疾患が存在しない限り、小児ではベースライン検査は不要です。
治療中は少なくとも毎月医師による観察を受け、副作用に伴う症状について具体的に尋ねられる必要があります。変化のあるすべての患者は、必要に応じて臨床検査を含めて監視されなければなりません。
リファンピシン (活性物質) には、副腎ホルモン、甲状腺ホルモン、ビタミン D などの内因性基質の代謝を増加させる酵素誘導特性があります。個別の報告では、リファンピシン (活性物質) の投与とポルフィリン症 (代謝性疾患) の増加が関連付けられています。デルタ-アミノ-レブリン酸シンテターゼ(酵素)の誘導の結果として。
リファンピシン(活性物質)は、尿、汗、痰、涙の赤みを引き起こす可能性があるため、この事実について医師に警告する必要があります。
ソフトコンタクトレンズは永久に汚れてしまう可能性があるため、着用を避けてください。
全身性薬物過敏症症候群 (SHSD – DRESS 症候群)
結核(TB)の治療中に、全身性薬物過敏症症候群(SHSD – DRESS症候群)などの致死例を含む重度の全身性過敏症反応が観察されています(「副作用」を参照)。発疹が明らかでない場合でも、発熱、リンパ節腫脹、生物学的異常(好酸球増加症や肝臓の正常化を含む)などの過敏症の初期症状が現れる場合があることに注意することが重要です。このような兆候や症状がある場合は、直ちに医師に相談するよう患者に勧めてください。
徴候および症状の別の病因が確立できない場合、FURP-リファンピシン(活性物質)による治療は中止されるべきです。
妊娠と授乳
治療中または治療終了後に妊娠している場合は医師に知らせてください。授乳中の場合は医師に伝えてください。
妊婦を対象としたリファンピシン(活性物質)に関する十分に管理された研究はありません。
リファンピシン(活性物質)は、高用量で投与すると、げっ歯類に催奇形性(先天奇形を引き起こす)があることが示されています。
リファンピシン (活性物質) は胎盤を通過して臍帯血に現れることが報告されていますが、リファンピシン (活性物質) が単独で、または他の抗結核薬と組み合わせてヒト胎児に及ぼす影響は不明です。
リファンピシン(活性物質)を妊娠の最後の数週間に投与すると、母子に産後出血を引き起こす可能性があり、ビタミンKによる治療が必要となる場合があります。
したがって、リファンピシン(活性物質)は、潜在的な利点が胎児への潜在的なリスクを正当化する場合にのみ、妊婦または妊娠のリスクのある女性に使用されるべきです。
長期にわたる生殖能力の障害の可能性に関するヒトのデータは知られていない。
リファンピシン(活性物質)は母乳中に除去されます。したがって、母親への潜在的な利益が子供への潜在的なリスクを上回る場合にのみ、授乳中の女性によって使用されるべきです。
この薬は医師のアドバイスなしに妊婦が使用しないでください。
妊娠リスクカテゴリー:C.
特殊な集団
肝機能障害のある患者は、必要な場合にのみ、慎重かつ厳格な医師の監督の下で、リファンピシン (活性物質) I による治療を受けるべきです。これらの患者では、肝機能、特にアラニンアミノトランスフェラーゼ(TGP)およびアスパラギン酸アミノトランスフェラーゼ(TGO)(肝酵素)を注意深くモニタリングする必要があります。治療前および治療中は2~4週間ごとに実施する必要があります。肝細胞損傷(肝細胞)の兆候が現れた場合は、リファンピシン(活性物質)の投与を中止する必要があります。
高齢の患者さん
高齢患者によるこの薬の適切な使用に関して、特別な警告や推奨事項はありません。
リファンピシンの作用
有効性の結果
結核(TB)
リファンピシン(活性物質)は、肺結核の初期治療または薬剤耐性感染症の治療において、他の抗結核薬と併用すると効果的です。
大人:

完全に感受性の高い微生物を有する患者の場合、最初の 2 か月間はリファンピシン (10 mg/kg/日、最大 600 mg/日)、イソニアジド、ピラジナミド、エタンブトール、そして最初の 2 か月間はイソニアジドとリファンピシンを含む 6 か月のレジメンが推奨されます。活性物質)を次の 4 か月間服用してください。薬剤感受性検査が利用可能になった場合には、エサンブトールを中止することができる(Anon、2003)。イソニアジドに耐性のある患者には、リファンピシン(活性物質)、ピラジナミド、エタンブトールなどの薬物治療が推奨されます。推奨される治療期間は 6 か月です (Havlir & Barnes、1999)。
子供たち:
小児の結核治療計画には、治療開始から最初の 2 か月間はリファンピシン、イソニアジド、ピラジナミドを含む 3 剤併用療法を行い、その後の 4 か月間はリファンピシンとイソニアジドを毎日または週に 2 回投与することが推奨されます。薬剤耐性株のリスクが高い場合には、初期段階で4番目の薬剤としてエタンブトールが追加される場合があります。直接観察による治療(TOD)は、結核を患うすべての小児に推奨されています(Anon、2003)。いくつかの短期化学療法レジメン (6 か月) が小児結核の治療に安全で効果的であることが示されています。原発性肺結核の治療のためのリファンピシン(活性物質)(15 mg/kg)とイソニアジド(10 mg/kg)の毎日 6 ヶ月間投与は効果があり、再発を引き起こさない(Reis et al、1990a)。
追加の短期治療計画(6ヶ月)は、小児肺結核およびリンパ節腫脹を伴う結核の治療において同様に効果的であった(Kumar et al ., 1990a)。 1 つのレジメンは、イソニアジド (INH) (20 ~ 30 mg/kg/用量)、リファンピシン (活性物質) (RIF) (10 ~ 15 mg/kg/用量)、およびピラジナミド (PYZ) (50 ~ 60 mg/kg/用量) で構成されていました。用量) 用量) を週 2 回で 2 か月間投与し、続いて INH と RIF を週 2 回で 4 か月間投与します。もう 1 つのレジメンは、INH (10 ~ 15 mg/kg/1 回)、RIF (10 ~ 15 mg/kg/1 回)、および PYZ (20 ~ 30 mg/kg/1 回) を 2 か月間毎日投与し、その後 INH と RIF を投与するというものでした。週に2回、4ヶ月間。
結核、肺外
肺外結核の治療は、肺結核の治療と同じ推奨事項に従う必要があります (Anon、2003)。結核性髄膜炎の場合、治療は 9 ~ 12 か月間継続する必要があります (Anon、2003)。
大人:
結核性髄膜炎や粟粒結核を含む肺外結核の治療において、リファンピシンとイソニアジドによる9カ月間の短期化学療法は、通常は行われない症状である従来の2剤または3剤による18~24カ月の治療と同等の有効性を示した。短期の化学療法に敏感であると考えられています。リファンピシン (活性物質) とイソニアジドによる短期治療中に、全体の成功率 95% が達成されました。新たに診断された疾患および薬剤の影響を受けやすい疾患に対する短期レジメンは、イソニアジド 300 mg およびリファンピシン (活性物質) 600 mg を毎日 1 か月間投与し、その後イソニアジド 900 mg およびリファンピシン (活性物質) 600 mg を週 2 回投与するというものでした。残りの8ヶ月間。この研究はまた、早期のドレナージと骨病変の壊死物質の完全な壊死組織切除が治癒を促進できることを実証しました(Dutt et al、 1986)。結核性頸部リンパ節炎の理想的な治療期間に関する研究で、著者らはおそらく6か月で十分であると結論付けました。使用したリファンピシン(活性物質)の用量は、10~15 mg/kg/日、または 450 mg/日(体重 50 kg 未満の人の場合)、または 600 mg/日(体重 50 kg 以上の人の場合)でした。 。リファンピシン(活性物質)と組み合わせて使用される薬剤には、イソニアジド、エタンブトール、ピラジナミドおよび/またはストレプトマイシンが含まれる(van Loenhout-Rooyackers et al 、2000)。
子供たち:
中枢神経系結核の小児214人を対象とした研究結果では、12か月の治療にもかかわらず死亡率が23%であることが示されました。小児の平均年齢は4.1歳で、12%に以前のBCG予防接種歴があった。初期治療計画には、イソニアジド (10 ~ 15 mg/kg)、リファンピシン (15 ~ 20 mg/kg)、およびストレプトマイシン (20 ~ 25 mg/kg) またはピラジナミド (25 ~ 35 mg/kg) の毎日の用量が含まれていました。最初の2ヶ月の治療。イソニアジドとリファンピシン(活性物質)は合計 12 か月間維持されました。デキサメタゾン (0.3 ~ 0.5 mg/kg/日) を治療の最初の 1 か月間投与しました。患者の 40% は完全に回復し、7% には発作活動が残存し、31% には発達上の後遺症が残りました。著者らは、早期治療により神経学的後遺症と死亡の発生率を最小限に抑えることができ、治療結果は疾患の重症度、治療効果、神経学的合併症の制御に依存すると指摘した。生存率はステロイド使用と正の相関がある可能性がある(Yarami et al 、1998)。
HIV感染症 – 結核
リファンピシン (活性物質) は、HIV 感染者の結核の予防と治療に使用されます (CDC、2002)。 6か月を超える期間の治療は、この集団における結核再発の発生率の低下と関連していた(Nahid et al 2007)。
防止:
リファンピシン (活性物質) は、イソニアジド耐性株が疑われる場合の第一選択薬です (CDC、2002a)。
HIV感染者の結核予防におけるリファンピシン(活性物質)(RIF)およびピラジナミド(PZA)とイソニアジド(INH)を比較した研究の結果は、RIFの2か月投与計画(600mg/日)が有効であることを示しました。 )およびPZA(20mg/kg/日)は、12ヶ月間のINHレジメン(330mg/日)と同様の有効性および安全性を有していた(Gordinら、 2000)。予防におけるリファンピシン(活性物質)(RIF)とピラジナミド(PZA)をイソニアジド(INH)と比較した別の研究では、INHを週に2回(600 mg、50 kg未満、800 mg、50 kg以上)、期間中投与した。リファンピシン(450 mg、40 ~ 50 kg、600 mg、50 kg 以上)と PZA(1500 mg、40 kg 未満、2000 mg、40 ~ 50 kg、2500 HIV および PPD 陽性の成人では、mg、50 kg 以上)(Halsey et al、 1998)。
処理:
米国疾病管理予防センター (CDC) の推奨に基づくと、HIV 感染者の結核の治療には 4 種類の薬剤を含むレジメンが適切である可能性があります。導入期には、イソニアジド (INH)、リファンピシン (活性物質) (RIF)、ピラジナミド (PZA)、およびエタンブトール (EMB) が含まれます。ストレプトマイシンはEMBの代替となる可能性があります。導入期のこの 4 剤レジメンは、2 か月間毎日維持する必要があります。継続段階には、4 か月間 (18 週間) にわたる毎日または週 2 ~ 3 回の INH および RIF が含まれます (Anon, 2003b; Havlir & Barnes, 1999)。臨床反応または細菌反応が遅い患者では、治療の継続を延長する必要があります(4~7か月)。粟粒結核または脊髄結核の患者には、合計 12 か月の治療が推奨されます。週に1~2回の治療
いいえ
リファマイシンに対する耐性獲得のリスクが増加するため、進行した HIV 疾患(CD4 細胞数が 1 立方ミリメートルあたり 100 個未満)の患者では、継続段階中に推奨されます(Anon、2003)。
不活動性結核
イソニアジド ([9H]) で 9 か月間、またはリファンピシン (活性物質) ([4R]) で 4 か月間治療された、結核感染症の潜伏期にある 474 人の患者 (成人および小児) の医療記録のレビューで、以下のことが判明しました。 4Rを受けた患者は9Hを受けた患者よりも治療を完了する可能性が高いことがわかった(Lardizabal et al 、2006)。イソニアジド単独は、HIV 感染者、妊婦、小児患者を含む潜在性結核感染症の治療を受けているすべての人にとって選択されるレジメンです (CDC、2003)。選択された患者における潜在性結核感染症の治療には、リファンピシン(活性物質)単独が推奨されている(CDC、2003)。リファンピシン(活性物質)とピラジナミドの併用は、重篤な肝毒性と死亡のリスクがあるため、一般に潜在性結核の治療には推奨されるべきではない(CDC、2003)。リファンピシン(活性物質)とイソニアジドを 3 か月または 4 か月のサイクルで併用することは、小児の潜在性結核の治療において安全かつ効果的でした(Spyridis et al 、2007)。
子供たち:
前向きランダム化対照研究 (n=926) では、イソニアジドとリファンピシン (活性物質) を 3 ~ 4 か月間投与した治療計画は、潜在性 CNS 感染症の治療においてイソニアジド単独による 9 か月間治療と同等の効果がありました。小児では(LTBI)、短期併用治療の遵守がより良好であった。患者は最低3年間、最長11年間追跡調査された。全体として、患者の 91.8% (n=850/926) が優れたアドヒアランスまたは中等度のアドヒアランスを示しました。結核の症例は記録されていませんでしたが、患者の 11% ~ 24% に新たな X 線所見が見られました。これらの患者は、X線検査所見に基づいて活動性疾患の治療を受けた(Spyridis et al、 2007)。小児の潜在性結核の治療には、イソニアジドを単独で毎日 (または週に 2 回) 9 か月間投与することが推奨されています (CDC、2003)。リファンピシン(活性物質)単独(10~20 mg/kg/日)は、イソニアジドが許容されない場合、またはイソニアジド耐性結核の場合、幼児、小児および青少年に使用できます(CDC、2003; Anon、2000)。
ハンセン病
ダプソン、リファンピシン (活性物質)、およびクロファジミンは、ハンセン病の治療に使用される主な薬剤です (Anon、2003)。ダプソンに対する耐性があるため、薬剤に対する耐性の発現を防ぎ、患者の感染能力をより迅速に低下させるために、リファンピシン(活性物質)およびクロファジミンがダプソンと組み合わせて使用されます(Pickering、2003)。国際多施設共同対照単盲検研究では、これまで治療を受けていないハンセン病患者93人に、ダプソン50mg/日経口投与とリファンピシン(活性物質)450mg/日経口投与、またはダプソン(同用量)とリファンピシン1200mg(同用量)を投与した。活性物質)を月に 1 回、単回経口投与します。治療は6か月間継続されました。リファンピシン(活性物質)で毎日または毎月治療を受けた患者のそれぞれ85%と93%で中程度から顕著な改善が観察されましたが、統計的に有意ではありませんでした。リファンピシン (活性物質) を追加すると、ダプソンに対する耐性の増加を防ぐことができます。ダプソンとリファンピシンの二剤併用療法に 3 番目の抗ハンセン病薬 (クロファジミン) を追加すると、薬剤耐性の出現を遅らせ、病気の伝播をより迅速に止めることができます (Yawalkar et al, 1982)。
細菌性髄膜炎、黄色ブドウ球菌または表皮炎
メチシリン耐性黄色ブドウ球菌または表皮ブドウ球菌株からの研究室分離病原体によって引き起こされる細菌性髄膜炎またはCSFシャント感染症の治療のためのバンコマイシンによる補助治療として推奨されています(Tunkel et al、2004)。
細菌性髄膜炎、肺炎球菌
セフトリアキソンまたはセフォタキシムのMICが1マイクログラム/ミリリットル(mcg/mL)以上である場合、実験室で分離された肺炎球菌によって引き起こされる細菌性髄膜炎の治療のために、バンコマイシンの有無にかかわらず、第三世代セファロスポリンの補助治療として推奨されます。ペニシリンの MIC は 2 mcg/mL 以上です (Tunkel et al、2004)。

インフルエンザ菌感染症;予防
大人:
米国小児科学会は、ヘモフィルス b ワクチンの予防接種を受けていない生後 48 か月未満の接触者が少なくとも 1 人いる世帯において、成人を含むすべての接触者に対する予防としてリファンピシン (活性物質) を推奨しました。成人の場合、用量は 600 mg、1 日 1 回、4 日間経口投与されます。これらの家族における問題の症例も予防を受ける必要があります。予防は入院中に開始し、退院直前に投与する必要があります。この薬は、家族全員が 48 か月以上の場合には推奨されません。リファンピシン(活性物質)による予防は、すべての小児、過去 60 日間に家族間で 2 例以上の浸潤性疾患が発生した人、または妊婦に推奨されます (Pickering, 2003; Castro amp; Edwards, 1985; Glode et)ら、1985;バンドら、1984;インフルエンザ菌B ワクチンはインフルエンザ菌の鼻咽頭分泌物の喪失を排除するものではなく、リファンピシン (活性物質) による予防のみがそれを排除します (Fennelly、1992)。
子供たち:
生後 1 か月以上の小児の用量は、20 mg/kg を 1 日 1 回、4 日間経口投与します。生後 1 か月未満の小児の用量は、10 mg/kg を 1 日 1 回、4 日間経口投与します。予防はできるだけ早く開始する必要があります (Pickering、2003)。
リファンピシン(活性物質)による予防は、60日以内に浸潤性疾患の症例が2件以上発生し、ワクチン接種を受けていない、またはワクチン接種が不完全な付添人がいる場合、児童養護施設のすべての付添人および監督者に推奨されます。 (Pickering、2003; Vesely et al、1998b; Broome et al、1987; Castro & Edwards、1985; Glode et al、1985; Band et al、1984; Murphy et al、1983)。
問題の症例は、アンピシリンまたはクロラムフェニコールで治療されている場合は、リファンピシン (活性物質) による予防を受けなければなりません (Pickering、2003)。結膜炎を引き起こすインフルエンザ菌と密接に関連する株が、多くの場合、ブラジル紫斑病 (BPF) の前駆体であることが認識されています。経口リファンピシン (活性物質) 20 mg/kg/日 4 回投与と局所クロラムフェニコールを比較しました。 8日目と21日目の両日、結膜サンプルは、局所クロラムフェニコールの44%および55%と比較して、経口リファンピシン(活性物質)では100%の除菌率を示しました。費用と耐性の発現の可能性のため、経口リファンピン(活性物質)は、PFB の疑いのある症例に曝露された結膜炎の小児の散発的な FPB エピソードに使用されるべきであり、すべての結膜炎の小児に対する FPB の激しい発生には使用されるべきである。 (パーキンスら、1992)。
髄膜炎菌感染症;キャリア
リファンピシン(活性物質)は髄膜炎菌性疾患の予防に最適な薬剤と考えられており、診断が確定したらできるだけ早く投与する必要があります。入居者、デイケア従事者、デイケア従事者における髄膜炎菌の治療に選択される治療法は、リファンピシン (有効成分) 600 mg を 12 時間ごとに 2 日間 (合計 4 回) 投与することです (Vesely et al、1998)。代替レジメンは、600 mg を 1 日 1 回、合計 4 日間投与します。感染症がセフトリアキソンまたはセフォタキシムで治療されない限り、患者は退院前に化学予防療法も受けるべきである(Pickering、2003)。予防は、感染後できるだけ早く、できれば主な症例の診断後 24 時間以内に開始されるべきです。
子供たち:
在宅接触者、デイケア提供者およびデイケアにおける髄膜炎菌の治療に選択される治療法は、リファンピシン(活性物質)10 mg/kg(最大600 mg)を12時間ごとに2日間(合計4回投与)です(PICKERING) 、2003年;VESELYら、1998年)。感染症がセフトリアキソンまたはセプフォタキシムで治療されない限り、問題の患者は退院前に化学予防薬も受けるべきです。予防は曝露後できるだけ早く、できれば主な症例の診断後 24 時間以内に開始されるべきである(Pickering、2003)。
骨髄炎
リファンピシン(活性物質)(RFC)とオフロキサシン(ofx)の併用療法は、糖尿病に伴うフォイル骨髄炎患者の感染の根絶に効果的であると考えられます。公開研究では、足の骨髄炎患者17人が、RFC 600 mgを1日2回、Ofx 200 mgを1日3回併用する6か月の経口治療サイクルを受けました。すべての患者はインスリン非依存性糖尿病を患っており、20 の病変のうち 15 はワーグナー スコア 3 に分類されました。潰瘍化した組織の骨サンプルの 85% 以上が、グラム陽性ココナッツと互換性のある培養物を持っていました。抗生物質による治療期間の中央値は 6 か月でした。感染症は3ヵ月後と6ヵ月後にそれぞれ17人中15人(88.2%)と14人中12人(85.7%)で治癒した。治療終了時の標識放射線検査により、患者 17 人中 16 人 (94%) で放射線マーカーの骨捕捉の改善または正常化が明らかになりました。治療終了後22ヶ月の平均モニタリングにおいて、感染の自由再発期間は13人の患者(76.5%)で維持された。 (Senneville et al、2001)。
感染性心内膜炎
単一施設における黄色ブドウ球菌(黄色ブドウ球菌)によって引き起こされる自然心臓弁における感染性心内膜炎(IS)の標準治療に対するリファンピシン(活性物質)の追加の影響を対照と対にした遡及的レビューでは、次のことが指摘されている。症例間の菌血症の持続期間の中央値は長く、肝毒性の発生率は高かった。分析には、標準治療にリファンピシン(活性物質)を追加して治療された黄色ブドウ球菌によるRIの42例(人工弁のISを除く)と、診断時期によってペアになった42例の対照が含まれた。リファンピシン(活性物質)は、標準治療開始後平均して 3 日以内(限界、0 ~ 19 日)に開始し、中央値 20 日(限界、14 ~ 48 日)で投与されました。 42 例中 16 例はリファンピシン(有効成分)の開始時に菌血症を患っていた。特に、対照よりも有意に多くの症例がゲンタマイシンを投与されました(81% vs 17)。菌血症の平均合計期間は、対照(2.1日、限界、1~8日)よりも症例(5.2日、限界、1~26日)の方が長かった。リファンピシン(活性物質)に対する耐性を持つ分離株が症例の21%(n = 9/42)で発生しました。リファンピシン(活性物質)を投与された患者では、コントロール(n = 1)で高肝臓トランスアミナーゼ(n = 9)の症例が増えていました。つまり、この上昇は、基底瞬間に肝臓トランスアミナーゼのわずかな上昇を有するC型肝炎ウイルスの患者でのみ発生しました。リファンピシン(活性物質)の症例の半分以上(52%)で認識されていない有意な薬物相互作用があり、メタドン(n = 9)、varfarin(n = 4)、およびHIVプロテアーゼ阻害剤(n = 3)でより一般的でした。コントロール(9対0)の症例では、より多くの手術が発生し、症例はコントロールされているEIエピソード(79%対95%)に耐える可能性が低くなりました(Riedel et al、2008)。リファンピシン(活性物質)(300 mg経口、28日間12時間ごと)およびシプロフロキサシン(7日間12時間ごとに300 mgの静脈内、21日間12時間ごとに750 mgが経口750 mg)は、ブドウ球菌内膜内炎の治療に有効でした。 10個の静脈内薬物使用者(Dworkin et al、1989)。バンコマイシンまたはベータラクタム抗生物質で毎日管理されているリファンピシン(活性物質)900および1200 mgは、S。表皮葉系耐性に続発するバルブプロテーゼのブドウ球菌性心内膜炎の治療に効果的でした(Karchmer et al、1983)。アミノグリコシドは、8人の患者に同時に投与されました。リファンピシン(活性物質)がバンコマイシンを伴うレジームに追加されたとき、血清菌菌活性の増加。
薬理学的特徴
薬力学的特性と抗菌スペクトル
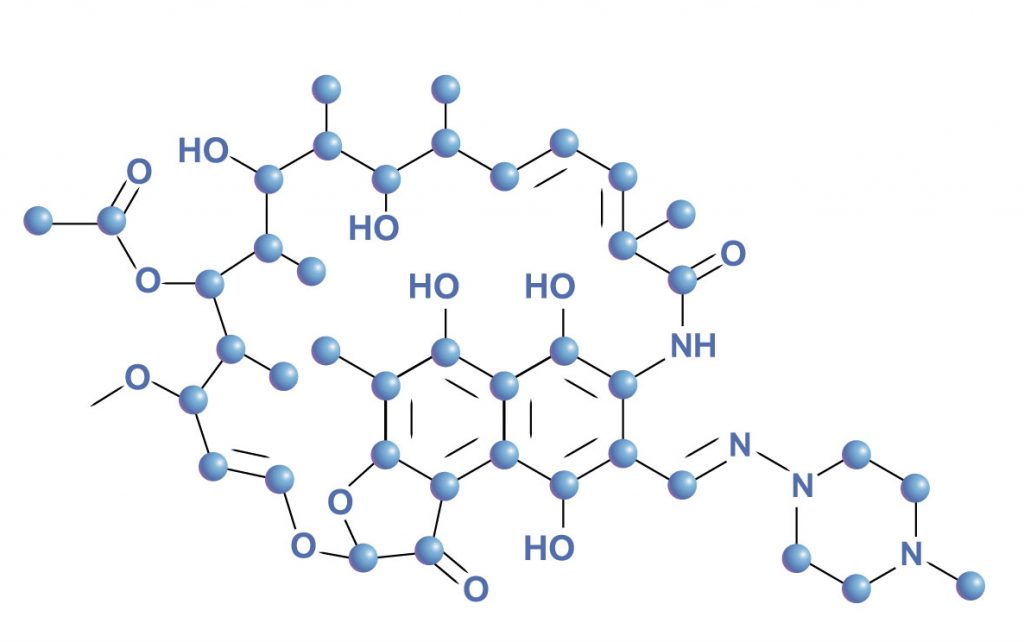
Furp-rifampicine(活性物質)は、敏感な細胞におけるDNA依存性ポリメラーゼの活性を阻害します。細菌ポリメラーゼRNAと特異的に相互作用しますが、哺乳類のこの酵素は阻害しません。
Furpリファンピシン(活性物質)は、急速な成長を伴う細胞外生物に対して特に活性があり、細胞内細菌性活性と、ゆっくりと断続的な成長の結核も示します。
Furp-rifampicine(活性物質)は、Mycobacterium avium complex、M。kansasiiおよびM.Lepraeに対して「 in vitro 」活性を持っています。 Furp-rifampicine(活性物質)は、さまざまなグラム陽性およびグラム陰性微生物に対してin vitroで活性です。敏感な微生物には、 Neisseria Meningitidis、Neisseria gonorrhoeae、黄色ブドウ球菌、Proteus sp 。およびStreptococcus pyogenes 。ペニシリナーゼを生成し、生成しない著しい株とベータクタマス耐性の両方は、Furpリファンピシン(活性物質)に敏感です。
リファンピシン(活性物質)に対する交差抵抗性は、他のリファミシンでのみ実証されました。
リファンピシン(活性物質)は、ウサギ、マウス、ラット、モルモット、「 in vitro 」ヒトリンパ球およびヒトにおける潜在的な免疫抑制活性を有することが報告されました。
薬物動態
分布:
Furp-rifampicine(活性物質)は、胃腸管に即座に吸収されます。大人と健康な子供の形質のピークは、個人によって大きく異なります。 10 g/mlの血漿濃度は、空腹時の10 mg/kg体重の約2〜4時間後に発生します。
吸収:
Furp-rifampicin吸収(活性物質)は、食物を摂取すると減少します。
特別人口:
CRIのリファンピシン(活性物質)の薬物動態学








-1024x576.jpg?resize=1024,576&ssl=1)


