これらの細菌感染症の中でも、次のような菌血症を伴うものが際立っています。
- 病院環境(人工呼吸器に関連するものを含む)または地域社会で発生した肺炎。
- 合併症(骨髄炎を伴わない糖尿病性足を含む)および非合併症の皮膚および軟部組織感染症。
- バンコマイシン耐性のEnterococcus faeciumおよびEnterococcus faecalis株によって引き起こされる感染症を含む腸球菌感染症。リネゾリド(活性物質)はグラム陽性菌に対してのみ活性を示します。
リネゾリド(活性物質)は、グラム陰性病原体に対して活性を持ちません。併発するグラム陰性病原体が確認または疑われる場合には、特別なグラム陰性療法が必要となります。

リネゾリドの禁忌
リネゾリド (活性物質) は、リネゾリド (活性物質) または配合成分のいずれかに対して過敏症の患者には禁忌です。
リネゾリド(活性物質)は、モノアミンオキシダーゼ A または B の阻害剤である薬剤(例:フェネルジン、イソカルボキサジド)を使用している患者、またはこれらの薬剤のいずれかを最長 2 週間使用している患者にも禁忌です。
血圧上昇の可能性について患者を監視しない限り、リネゾリドは、コントロール不良の高血圧症、褐色細胞腫、甲状腺中毒症の患者、および/または以下の種類の薬剤を使用している患者には投与すべきではありません: 直接的または間接的に作用する交感神経刺激薬 (例: プソイドエフェドリン) 、フェニルプロパノールアミン)、血管収縮剤(例:エピネフリン、ノルエピネフリン)、ドーパミン作動薬(例:ドーパミン、ドブタミン)。
この薬剤は、カルチノイド症候群の患者および/または次の薬剤のいずれかを使用している患者には投与しないでください: セロトニン再取り込み阻害剤、三環系抗うつ薬、セロトニン 5-HT1 受容体作動薬 (トリプタン)、メペリジンまたはブスピロン。患者のセロトニン症候群を注意深く観察します。
リネゾリドの使い方

リネゾリド(活性物質)でコーティングされた錠剤は、細菌感染症の初期治療として、また他の治療の代替または継続として使用できます。
非経口製剤で治療を開始する患者は、臨床的に必要な場合には経口製剤の投与を開始できます。

このような状況では、リネゾリド (活性物質) の生物学的利用能は約 100% であるため、用量を調整する必要はありません。
コーティングされた錠剤は、食物の有無にかかわらず投与できます。
リネゾリド(活性物質)の推奨用量は、成人患者の場合は 1 日 2 回、小児の年齢層では 1 日 3 回経口投与する必要があります。
推奨される期間と投与量
※指定病原体による。
† 新生児 lt; 7 日: ほとんどの早産児 lt;生後 7 日(在胎週数 lt; 34 週)では、多くの正期新生児や年長児に比べて、リネゾリド(活性物質)の全身クリアランス値が低く、AUC 値が高くなります。これらの新生児に対する治療は、12 時間ごとに 10 mg/kg の用量で開始する必要があります。臨床反応が不十分な新生児には 8 時間ごとに 10 mg/kg の用量を使用することを考慮する必要があります。すべての新生児患者は、生後 7 日から 8 時間ごとに 10 mg/kg を投与される必要があります。
ご高齢の患者様や女性の患者様
投与量の調整は必要ありません。
腎不全患者
投与量の調整は必要ありません。
重度の腎不全患者(例:CLCR < 30 mL/min)
投与量の調整は必要ありません。
重度の腎障害患者におけるリネゾリド(活性物質)の 2 つの主要代謝産物の高曝露(最大 10 回)の臨床的重要性は不明であるため、これらの患者ではリネゾリド(活性物質)は慎重に投与する必要があります。期待される利益が理論上のリスクを上回ります。
3 時間の血液透析中にリネゾリド (活性物質) の用量の約 30% が除去されるため、このような治療を受けている患者には透析セッション後にリネゾリド (活性物質) を投与する必要があります。
リネゾリドの主な代謝産物(活性物質)は血液透析によって大幅に除去されますが、これらの代謝産物の濃度は、正常な腎機能または軽度から中等度の腎不全の患者で観察される濃度と比較すると、透析後も依然としてかなり高いままです。
したがって、リネゾリド(活性物質)は、透析を受けている重度の腎不全患者において、予想される利益が理論上のリスクを上回る場合にのみ、特別な注意を払って使用する必要があります。
持続携帯型腹膜透析(CAPD)または腎不全の代替治療(血液透析以外)を受けている患者に投与されたリネゾリド(活性物質)の経験に関するデータはありません。
肝不全患者
投与量の調整は必要ありません。しかし、入手可能な臨床データは限られているため、そのような患者には、予想される利益が理論上のリスクを上回る場合にのみリネゾリド(活性物質)を投与することが推奨されます。
この薬は割ったり、開けたり、噛んだりしないでください。
リネゾリドの副作用
臨床研究:
発生率管理された臨床研究では副作用は薬剤に関連していると考えられますか? 1% (一般的) および lt; 1% (珍しい) は次のとおりです。
単純な皮膚および軟部組織の感染症
|
胃腸 |
||
|
大人 |
一般 |
下痢と吐き気(病気) |
|
普通でない |
嘔吐 |
|
|
小児科 |
一般 |
痛み、けいれん、腹部膨満(腹部容積の増加)、下痢、吐き気、嘔吐 |
|
感染症 |
||
|
大人 |
一般 |
膣モニリア症(真菌カンジダによる感染症) |
| 普通でない |
口腔モニリア症 |
|
|
研究室 |
||
|
大人 |
– |
血液学的(血液)および肝臓(肝臓)検査の異常 |
|
小児科 |
– |
血液検査および肝臓検査の異常 |
|
呼吸器系 |
||
|
小児科 |
一般 |
咽頭炎(咽頭の炎症)および咳 |
|
神経系 |
||
|
大人 |
一般 |
味覚の変化、頭痛、めまい |
|
小児科 |
一般 |
頭痛(頭痛)と発熱 |
他のすべての兆候
|
胃腸 |
||
|
大人 |
一般 |
下痢、吐き気、嘔吐 |
|
小児科 |
一般 |
下痢、吐き気、嘔吐、消化管出血 |
| 普通でない |
痛み、けいれん、腹部膨満(腹部容積の増加) |
|
|
感染症 |
||
|
大人 |
一般 |
モニリア症(真菌カンジダaによる感染症)膣および口腔モニリア症 |
|
小児科 |
普通でない |
口腔モニリア症 |
|
研究室 |
||
|
大人 |
– |
血液学的(血液)および肝臓(肝臓)検査の異常 |
|
小児科 |
– |
血液検査および肝臓検査の異常 |
|
代謝と栄養 |
||
|
小児科 |
一般 |
低カリウム血症(血中カリウムの低下) |
|
呼吸器系 |
||
|
小児科 |
一般 |
無呼吸(呼吸停止)、呼吸困難(息切れ)、肺炎 |
| 普通でない |
咳と咽頭炎(咽頭の炎症) |
|
|
神経系 |
||
|
大人 |
一般 |
頭痛 |
| 普通でない |
味覚の変化とめまい |
|
|
小児 |
一般 |
熱 |
| 普通でない |
頭痛(頭痛) |
|
市販後:
血液およびリンパ系
可逆性貧血、白血球減少症、血小板減少症、汎血球減少症。
接眼レンズ
リネゾリドで治療を受けた患者では、視神経障害が進行し、場合によっては視力喪失に至ることが報告されています。これらの報告は主に、推奨される最大期間である 28 日よりも長期間治療を受けた患者に関するものでした。
免疫学的
アナフィラキシー。
内分泌
乳酸アシドーシス。
神経質
末梢神経障害、発作。
肌
発疹、血管浮腫、スティーブンス・ジョンソン症候群と呼ばれるものなどの水疱性皮膚変化のまれな報告。
胃腸
リネゾリドの使用により、舌の変色や歯の表面の変色がまれに報告されています。結果がわかっている場合は、専門的な歯科クリーニング(手動スケーリング)で変色を除去しました。
注意:本製品は国内で新たな治療適応を有する医薬品であり、研究により許容できる有効性と安全性が示されていますが、たとえ正しく適応・使用されたとしても、予測できない、または未知の有害事象が発生する可能性があります。この場合、有害事象は健康監視通知システム NOTIVISA (http://www.anvisa.gov.br/hotsite/notivisa/index.htm) を通じて、または州または地方自治体の健康監視機関に報告してください。
リネゾリドの薬物相互作用
リネゾリド(活性物質)は、シトクロム P450 (CYP) 酵素系によって検出可能なほど代謝されず、臨床的に重要なヒト CYP アイソフォーム (1A2、2C9、2C19、2D6、2E1、3A4) の活性を誘導または阻害しません。
このため、CYP-450 によって誘発される薬物相互作用は、リネゾリド (活性物質) との間では期待されません。
CYP2C9の基質であるワルファリンやフェニトインなどの薬剤は、投与スケジュールを変更することなく、リネゾリド(活性物質)と一緒に投与できます。
リネゾリド (活性物質) は、弱い、非選択的、可逆的なモノアミン オキシダーゼ (MAO) 阻害剤です。したがって、リネゾリド(活性物質)を投与されている一部の患者は、プソイドエフェドリンまたはフェニルプロパノールアミンによって引き起こされる血圧反応の軽度かつ可逆的な上昇を経験する可能性があります。
ドーパミンやドーパミンアゴニストなどのアドレナリン作動薬の初期用量は、望ましい反応が得られるように減量および調整する必要があります。
リネゾリド(活性物質)とセロトニン作動薬の同時投与により、非常にまれにセロトニン症候群の自然発生報告が報告されています。
抗生物質
アズトレオナムまたはゲンタマイシンとの薬物動態研究では相互作用は観察されませんでした。
リネゾリド(活性物質)の薬物動態に対するリファンピシンの影響を、リファンピシン 600 mg を 1 日 1 回 8 日間投与する場合と投与しない場合とで、リネゾリド(活性物質) 600 mg を 1 日 2 回、2.5 日間投与する 16 人の健康な成人男性ボランティアを対象に研究しました。日々。
リファンピンは平均して、リネゾリド(活性物質)の C maxおよび AUC をそれぞれ 21% [90% CI、15、27] および 32% [90% CI、27、37] 減少させました。
この相互作用のメカニズムとその臨床的意義は不明です。
リネゾリドの注意事項
一般的な
リネゾリド投与を受けている一部の患者では、可逆的な骨髄抑制(貧血、血小板減少症、白血球減少症、汎血球減少症)が報告されており、これはリネゾリドの治療期間に依存する可能性があります。
出血のリスクが高い患者、既存の骨髄抑制の病歴がある患者、ヘモグロビンレベル、血小板数または機能を低下させる可能性のある薬剤を併用している患者、またはリネゾリド(活性剤)を投与されている患者では、全血球数をモニタリングすることを考慮する必要があります。物質)2週間以上。
リネゾリド(有効成分)を含むほぼすべての抗菌剤の使用により、軽度から生命を脅かすものまでの偽膜性大腸炎の発生が報告されています。
このため、抗菌薬の投与後に下痢を起こした患者では、この診断を考慮することが重要です。クロストリジウム・ディフィシルに関連した下痢は、リネゾリドを含むほとんどの抗菌薬で報告されており、軽度の下痢から致死的な大腸炎まで多岐にわたります。
抗菌剤による治療は結腸の正常な細菌叢を変化させ、クロストリジウム・ディフィシルの増殖を可能にします。 C. ディフィシルは、関連する下痢の発症に寄与する毒素 A および B を生成します。
C.ディフィシルの菌株によって産生される高毒素は、これらの感染症が抗菌治療に抵抗性であり、結腸切除術を必要とする可能性があるため、罹患率と死亡率の増加を引き起こしています。
抗生物質の使用後に下痢を呈するすべての患者は、 C. ディフィシルに関連した下痢を考慮する必要があります。
抗菌薬の投与後 2 か月以内にC. ディフィシルに関連した下痢が報告されているため、注意深い病歴が必要です。
抗生物質を使用すると、場合によっては非感受性微生物が過剰に増殖することがあります。治療中に重複感染が発生した場合は、適切な措置を講じる必要があります。
リネゾリド (活性物質) で治療された患者、特に推奨される最大期間 (28 日) を超えて治療された患者では、末梢神経障害および視神経障害が報告されています。
視力喪失にまで進行した視神経障害の場合、患者は推奨される最大期間を超える長期間治療を受けました。
視力の変化、色覚、かすみ目、視野欠損などの視覚障害の症状が現れた場合は、直ちに眼科検査を受けることが推奨されます。
リネゾリド(活性物質)を長期間(3ヶ月以上)投与されているすべての患者、およびリネゾリド(活性物質)による治療期間に関連する新たな視覚症状を報告したすべての患者において、視覚機能をモニタリングする必要があります。
視神経障害または末梢神経障害が発生した場合は、潜在的なリスクと治療プロセスによって得られる利益を考慮して、リネゾリド(活性物質)による治療を継続するかどうかを考慮する必要があります。
リネゾリド(活性物質)の使用により乳酸アシドーシスが報告されています。
リネゾリド(活性物質)による治療中に再発性の吐き気や嘔吐、原因不明のアシドーシス、または低重炭酸濃度を経験した患者は、直ちに医師の診察を受ける必要があります。
28 日を超えて投与した場合のリネゾリド (活性物質) の安全性と有効性は確立されていません。
リネゾリド(活性物質)で治療された患者に発作が発生したというまれな報告があります。ほとんどの場合、すでに発作の既往または危険因子が存在していました。
リネゾリド(活性物質)と選択的セロトニン再取り込み阻害剤(SSRI)などの抗うつ薬を含むセロトニン作動薬の同時投与によるセロトニン症候群の自発的な報告があります。
セロトニン作動薬とリネゾリドの併用投与が臨床的に適切な場合、認知機能障害、高熱、反射亢進、協調運動障害などのセロトニン症候群の兆候や症状がないか患者を注意深く監視する必要があります。
これらの兆候や症状が現れた場合は、一方または両方の薬剤の中止を検討する必要があります。
セロトニン作動薬を中止した場合は、中止の症状が観察される必要があります。
健康なボランティアでは、リファンピシンとリネゾリド(活性物質)の同時投与により、リネゾリド(活性物質)の C maxが 21% 減少し、AUC が 32% 減少しました。
この相互作用の臨床的重要性は不明です。
リネゾリド(活性物質)にはグラム陰性病原体に対する臨床活性がなく、グラム陰性感染症の治療には適応されません。
併発するグラム陰性病原体が確認または疑われる場合には、特別なグラム陰性療法が必要となります。
リネゾリド(活性物質)は、集中治療室の中心静脈カテーテルに関連する感染症など、全身性感染症による死亡リスクが高い患者には特別な注意を払って使用する必要があります。
リネゾリド(有効成分)は、カテーテル関連血流感染症患者の治療には承認されていません。
カテーテル関連のグラム陽性血流感染症の臨床研究
グラム陽性病原体によるカテーテル関連全身感染症の成人患者を対象に、リネゾリド(活性物質)(12時間ごとに600mgを静注/経口投与)とバンコマイシン1gを12時間ごとに静注する非盲検ランダム化臨床研究が実施された。オキサシリン 2 g を 6 時間ごとに IV / ジクロキサシリン 500 mg を 6 時間ごとに経口投与、治療期間は 7 ~ 28 日間。
この研究における死亡率は、リネゾリド(活性物質)と比較薬でそれぞれ78/363(21.5%)と58/363(16.0%)でした。
これらのロジスティック回帰結果に基づくと、推定比率は 1.426 [95% CI 0.970, 2.098] です。
因果関係が確立されていないため、観察された不均衡は主に、グラム陰性病原体、グラム陰性病原体とグラム陽性病原体の混合物、または病原体が全く存在しない治療前に存在したリネゾリド(活性物質)で治療された患者に発生した。
グラム陽性菌血症患者のサブグループを含む、治療前にグラム陽性感染症を1回だけ受けたリネゾリド(活性物質)に無作為に割り付けられた患者は、比較対照と同様の生存率を示した。
妊娠中および授乳中の使用
妊婦におけるリネゾリド(有効成分)の使用に関する適切なデータはありません。
動物実験では生殖器系への影響が実証されています。
人間に対する潜在的なリスクは不明です。したがって、妊娠中のリネゾリド(有効成分)の使用は推奨されません。
リネゾリドの使用が必要であると考えられる場合は、母親に対するリネゾリド(有効成分)の使用の重要性を考慮して、期待される利益が潜在的なリスクを上回ると判断する必要があります。
リネゾリド(活性物質)は実験用ラットの母乳に移行します。リネゾリド (有効成分) が母乳中に排泄されるかどうかは不明です。
したがって、授乳中の女性にリネゾリド(有効成分)を投与する場合には注意が必要です。
リネゾリド(有効成分)は妊娠リスクカテゴリーCに分類される薬であるため、医師または歯科外科医のアドバイスなしに妊婦はこの薬を使用すべきではありません。
機械を運転または操作する能力に対するリネゾリド (活性物質) の影響は体系的に評価されていません。
リネゾリドの作用
有効性の結果
大人
バンコマイシン耐性腸球菌感染症
バンコマイシン耐性腸球菌感染症が確認された、または疑われる成人患者を対象に、12時間ごとに投与される高用量のリネゾリド(600 mg)と低用量のリネゾリド(200 mg)を比較する無作為化多施設二重盲検試験に登録した( q12h)静脈内(IV)または経口で7~28日間投与します。
ベースライン時にバンコマイシン耐性腸球菌感染が記録されているITT集団の治癒率を感染源別に表1に示します。
治癒率は低用量群よりも高用量群の方が高かったが、その差は統計的に有意ではなかった。
表 1.ベースライン時に記録されたバンコマイシン耐性腸球菌感染症の成人 ITT 患者に対する治癒訪問試験における治癒率
|
感染源 |
治った |
|
|
リネゾリド(主成分) 600mg |
リネゾリド(主成分) 200mg |
|
| あらゆる場所 | 39/58 (67) | 24/46 (52) |
| 菌血症を伴うあらゆる部位 | 10/17 (59) | 4/14 (29) |
| 原因不明の菌血症 | 5/10 (50) | 2/7 (29) |
| 皮膚と真皮の構造 | 9/13 (69) | 5/5 (100) |
| 尿路 | 12/19 (63) | 12/20 (60) |
| 肺炎 | 2/3 (67) | 0/1 (0) |
| 他の* | 11/13 (85) | 5/13 (39) |
*肝膿瘍、胆道敗血症、壊死性胆嚢、結腸周囲膿瘍、膵炎、カテーテル関連感染などの感染源が含まれます。
院内肺炎
臨床的および放射線学的に院内肺炎が証明された成人患者が、無作為化多施設二重盲検研究に登録された。
患者は7~21日間治療を受けた。
1 つのグループには 600 mg のリネゾリド (活性物質) を 12 時間ごとに静脈内注射し、もう 1 つのグループには 1 g のバンコマイシンを 12 時間ごとに静脈内注射しました。両群にはアズトレオナム(8時間ごとに1~2gを静脈内投与)を併用したが、臨床的に必要な場合は継続可能であった。
臨床的に評価可能な患者の治癒率は、リネゾリド(活性物質)で治療された患者では57%、バンコマイシンで治療された患者では60%でした。臨床的に評価可能な人工呼吸器関連肺炎患者の治癒率は、リネゾリド(活性物質)で治療された患者では47%、バンコマイシンで治療された患者では40%でした。
リネゾリドで治療された94人の患者とバンコマイシンで治療された83人の患者の修正意図治療(MITT)分析には、治療前に病原体が分離された被験者も含まれていた。
MITT 分析における治癒率は、リネゾリド (活性物質) で治療された患者では 57%、バンコマイシンで治療された患者では 46% でした。
微生物学的に評価可能な患者の病原体治癒率を表 2 に示します。
表 2. 微生物学的に評価可能な院内肺炎成人患者の治癒試験来院時の治癒率
|
病原体 |
治った |
|
|
リネゾリド(有効成分) |
バンコマイシン |
|
| 黄色ブドウ球菌 | 23/38 (61) | 14/23 (61) |
| メチシリン耐性黄色ブドウ球菌 | 13/22 (59) | 7/10 (70) |
| 肺炎球菌 | 9/9 (100) | 9/10 (90) |
皮膚および真皮構造の複雑な感染症
複雑な皮膚および真皮構造の感染症が報告されている成人患者を対象に、無作為化、多施設共同、二重盲検、二重不活性治療試験に登録し、治験薬の静脈内投与とその後の経口投与による合計10~21日間の治療を比較した。
患者グループには、リネゾリド (活性物質) 600 mg を 12 時間おきに IV 注射し、続いてリネゾリド (活性物質) 600 mg を 12 時間おきに錠剤を投与しました。もう一方のグループには、オキサシリン 2 g を 6 時間ごと (6 時間ごと) 静注、続いてジクロキサシリン 500 mg を 6 時間ごとに経口投与しました。
臨床的に評価可能な患者の治癒率は、リネゾリド(活性物質)で治療された患者では90%、オキサシリンで治療された患者では85%でした。
リネゾリド治療を受けた患者316名とオキサシリン治療を受けた患者313名を対象とした修正意図治療(MITT)分析には、研究参加のすべての基準を満たす患者が含まれていた。
MITT 分析における治癒率は、リネゾリド (活性物質) で治療された患者では 86%、オキサシリンで治療された患者では 82% でした。
微生物学的に評価可能な患者の病原体治癒率を表 3 に示します。
表3.
複雑な皮膚および真皮構造感染症を有する微生物学的評価可能な成人患者に対する治癒訪問試験における治癒率
|
病原体 |
治った |
|
|
リネゾリド(有効成分) |
オキサシリン/ジクロキサシリン |
|
| 黄色ブドウ球菌 | 73/83 (88) | 72/84 (86) |
| メチシリン耐性黄色ブドウ球菌 | 2/3 (67) | 0/0 (-) |
| ストレプトコッカス・アガラクティエ | 6/6 (100) | 3/6 (50) |
| 化膿レンサ球菌 | 18/26 (69) | 21/28 (75) |
別の研究では、メチシリン耐性黄色ブドウ球菌(MRSA)による感染症の治療におけるリネゾリドの使用に関する追加の知識が得られました。
これは、MRSAが確認された、またはMRSAが疑われる感染症で入院した成人患者を対象とした無作為化非盲検研究であった。
患者グループには、リネゾリド (活性物質) 600 mg を 12 時間ごとに IV 注射し、続いてリネゾリド (活性物質) 600 mg を 12 時間ごとに錠剤を投与しました。もう一方の患者グループには、バンコマイシン 1 g を 12 時間ごとに IV 投与しました。
両方のグループは7〜28日間治療され、臨床的に必要な場合にはアズトレオナムまたはゲンタマイシンの併用を受けることができました。
皮膚または真皮構造におけるMRSAによる感染を有する微生物学的に評価可能な患者の治癒率は、リネゾリド(活性物質)で治療された患者では26/33(79%)、バンコマイシンで治療された患者では24/33(73%)であった。
小児患者
グラム陽性菌による感染症:安全性と有効性の研究により、院内肺炎、複雑性皮膚および真皮構造感染症、カテーテル関連菌血症、原因不明のその他の感染症の治療における小児患者におけるリネゾリドの使用に関する知識が得られました。グラム陽性細菌性病原体。メチシリン耐性で感受性のある黄色ブドウ球菌やバンコマイシン耐性エンテロコッカス・フェシウムなど。
グラム陽性菌による感染症が記録されているか感染が疑われる新生児から11歳までの小児患者が、無作為化非盲検比較対照研究に登録された。
患者グループは、8時間ごと(8時間毎)に10mg/kgのリネゾリド(活性物質)をIV注射され、続いて8時間毎にリネゾリド(活性物質)10mg/kgの経口懸濁液が投与された。
2 番目のグループには、年齢と腎クリアランスに応じて、6 ~ 24 時間ごとに 10 ~ 15 mg/kg のバンコマイシン IV が投与されました。
VRE感染が確認された患者は研究の第3群に配置され、リネゾリド(活性物質)10mg/Kgを8時間ごとにIVおよび/または経口投与された。
すべての患者は合計 10 ~ 28 日間の治療を受け、抗生物質の投与を受けることができました。
治療意図(ITT)集団では、206 人の患者がリネゾリド(活性物質)に無作為に割り付けられ、102 人の患者がバンコマイシンに無作為に割り付けられました。リネゾリド(活性物質)で治療を受けた患者 117 人(57%)とバンコマイシンで治療を受けた患者 55 人(54%)が臨床評価可能でした。
ITT患者の治癒率は、リネゾリド(活性物質)に無作為に割り付けられた患者で81%、バンコマイシンに無作為に割り付けられた患者で83%であった(治療差の95%信頼区間;-13%、8%)。
臨床的に評価可能な患者の治癒率は、リネゾリド(活性物質)で治療された患者で91%、バンコマイシンで治療された患者で91%でした(95% CI; -11%、11%)。
修正意図治療(MITT)患者には、ベースライン時に感染部位または血液中にグラム陽性の病理学的要素が分離されていたITT患者が含まれていました。
MITT患者の治癒率は、リネゾリドにランダム化された患者で80%、バンコマイシンにランダム化された患者で90%であった(95% CI; -23%、3%)。
ITT、MITT、および臨床的に評価可能な患者の治癒率を表 4 に示します。
研究完了後、生後4日から16歳までの追加患者13名が、この研究のVRE群の非盲検拡大に登録された。
表 5 は、この研究の延長として微生物学的に評価可能なバンコマイシン耐性エンテロコッカス・フェシウム患者を含む、微生物学的に評価可能な患者の病原体別の臨床治癒率を示しています。
表4.
小児患者の治験訪問時の治癒率、治療意図、修正された治療意図、およびベースライン診断による臨床評価可能
*MITT 患者 =ベースラインでグラム陽性の病理学的要素が分離された ITT。
表5.
微生物学的に評価可能なグラム陽性病原体による感染症の小児患者に対する治癒訪問試験における治癒率
|
病原体 |
微生物学的に評価可能 |
|
|
リネゾリド(有効成分) |
バンコマイシン |
|
| バンコマイシン耐性エンテロコッカス・フェシウム | 6/8 (75)* | 0/0 (-) |
| 黄色ブドウ球菌 | 36/38 (95) | 23/24 (96) |
| メチシリン耐性黄色ブドウ球菌 | 16/17 (94) | 9/9 (100) |
| 化膿レンサ球菌 | 2/2 (100) | 1/2 (50) |
*この研究の非盲検延長に登録された 7 人の患者からのデータが含まれます。
カテーテル関連のグラム陽性血流感染症の臨床研究
グラム陽性病原体によるカテーテル関連全身感染症の成人患者を対象に、リネゾリド(活性物質)(12時間ごとに600mgを静注/経口投与)とバンコマイシン1gを12時間ごとに静注する非盲検ランダム化臨床研究が実施された。オキサシリン 2 g を 6 時間ごとに IV / ジクロキサシリン 500 mg を 6 時間ごとに経口投与、治療期間は 7 ~ 28 日間。
この研究における死亡率は、リネゾリド(活性物質)と比較薬でそれぞれ78/363(21.5%)と58/363(16.0%)でした。これらのロジスティック回帰結果に基づくと、推定比率は 1.426 [95% CI 0.970, 2.098] です。
因果関係が確立されていないため、観察された不均衡は主に、グラム陰性病原体、グラム陰性病原体とグラム陽性病原体の混合物、または病原体が全く存在しない治療前に存在したリネゾリド(活性物質)で治療された患者に発生した。
グラム陽性菌血症患者のサブグループを含む、治療前にグラム陽性感染症を1回だけ受けたリネゾリド(活性物質)に無作為に割り付けられた患者は、比較対照と同様の生存率を示した。
薬理的特性
薬力学特性
リネゾリド (活性物質) は、新しいクラスの抗生物質であるオキサゾリジノンに属する合成抗菌剤で、好気性グラム陽性菌、一部のグラム陰性菌および嫌気性微生物に対してin vitro活性があります。
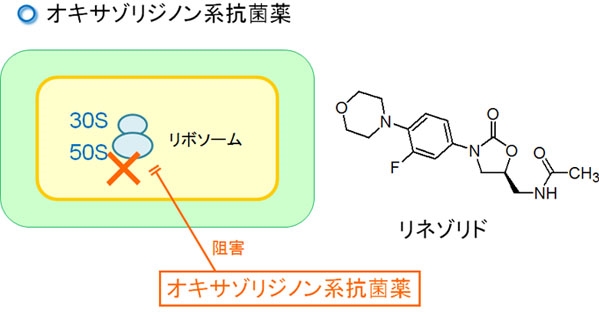
リネゾリド(活性物質)は、独自の作用機序により細菌のタンパク質合成を選択的に阻害します。
リネゾリド (活性物質) は細菌のリボソーム上の部位 (50S サブユニットの 23S) に結合し、転写プロセスに不可欠な機能的な 70S 開始複合体の形成を防ぎます。
感受性
以下に臨床適応症に関連する微生物のみを示します。
感受性微生物
(オキサシリン耐性、糖ペプチド耐性を含む)
-
好気性グラム陽性微生物:
- エンテロコッカス・フェカリス。
- エンテロコッカス・フェシウム*。
- 黄色ブドウ球菌*。
- コアグラーゼ陰性ブドウ球菌。
- Streptococcus agalactiae *。
- 肺炎球菌*。
- 化膿レンサ球菌*。
- グループC連鎖球菌。
- グループG連鎖球菌。
-
嫌気性グラム陽性微生物:
- ウェルシュ菌。
- ペプトストレプトコッカス・アナエロビウス。
- ペプストレプトコッカス種。
耐性微生物
- インフルエンザ菌。
- モラクセラ・カタルハリス。
- ナイセリア種。
- 腸内細菌科。
- シュードモナス種。
*臨床有効性は、承認された臨床適応症において感受性分離株に対して実証されています。
リネゾリド (活性物質) の黄色ブドウ球菌に対するin vitro抗生物質後効果 (EPA) は約 2 時間でした。
評価パラメータ: 以下の MIC 値は、感受性の高い分離株と非感受性の分離株を区別します。
S = 影響を受けやすい。
I = 中間の感受性。
R = 耐性。
a耐性株に関する現在のデータが不足しているため、「感受性」カテゴリー以外のカテゴリーを定義することができません。 「非感受性」カテゴリーを示唆する結果が得られた菌株は再度検査する必要があり、結果が確認された場合は、さらなる検査のために参照検査機関に転送する必要があります。
b肺炎連鎖球菌および連鎖球菌属の解釈基準(肺炎球菌を除く) は、コロニー懸濁液を直接播種し、35℃で 20 ~ 24 時間インキュベートした 2 ~ 5% 溶解馬血液を含むカチオン調整ミュラーヒントン培地を使用した微量希釈によって実施される試験にのみ適用されます。
cゾーン直径の解釈基準は、コロニー懸濁液を直接播種し、5% CO2 で 35°C で 20 ~ 24 時間インキュベートした、5% 脱線維素除去羊血を濃縮したミュラーヒントン寒天培地を使用して実施された試験にのみ適用されます。
上記の評価パラメータを定義するために使用された研究は、NCCLS (全国臨床検査標準委員会) が標準化した微量希釈法と寒天拡散法でした。
薬物動態学的特性
吸収
リネゾリド(活性物質)は、経口投与後、迅速かつ広範囲に吸収されます。最大血漿濃度は投与後 2 時間以内に到達し、絶対的な経口バイオアベイラビリティ (経口および静脈内投与で達成される血清レベルと同等) が完全になります (約 100%)。
経口懸濁液からの吸収はコーティング錠剤で得られるものと同様であり、食物による大きな影響を受けません。定常状態における血漿リネゾリド(活性物質)の AC maxおよび C min (平均および標準偏差) は、600 mg の静脈内投与後、それぞれ 15.1 (2.5) mg/L および 3.68 (2.68) mg/L と測定されました。 12時間。
12 時間ごとに 600 mg の経口投与を行った別の研究では、平衡状態における C maxと C min はそれぞれ 21.2 (5.8) mg/L と 6.15 (2.94) mg/L であると測定されました。治療2日目に定常状態に達した。
分布
定常状態での分布量は、健康な成人で平均 40 ~ 50 リットルであり、体内の総水分量に近似します。血漿タンパク質への結合は約 31% であり、血漿濃度には依存しません。リネゾリド濃度(活性物質)は、限られた数のボランティアを対象とした研究で、複数回投与後のさまざまな体液中で測定されました。
唾液および汗中のリネゾリド(活性物質)の血漿に対する比率は、それぞれ 1.2:1.0 および 0.55:1.0 でした。動的定常状態で最大濃度で測定した場合、上皮内層細胞と肺胞細胞からの液体分泌の同じ比率は、それぞれ 4.5:1.0 と 0.15:1.0 でした。
脳室腹腔シャントを有する小児患者の薬物動態に関する情報では、リネゾリドの単回および複数回投与後の脳脊髄液中のリネゾリド濃度が変動することが示されています。脳脊髄液中では治療濃度が達成されず、維持されませんでした。したがって、神経系感染症の小児患者の経験的治療にリネゾリド(活性物質)を使用することは推奨されません。
代謝
モルホリン環の代謝酸化により、主に 2 つの不活性な開環カルボン酸誘導体が生成されます。アミノエトキシ酢酸代謝物 (PNU-142300) はそれほど豊富ではありません。
ヒドロキシエチルグリシン代謝物 (PNU-142586) は主なヒト代謝物であり、非酵素プロセスによって形成されます。他の不活性代謝産物は、程度は低いものの特徴付けられています。
排除
正常な腎機能または軽度から中等度の腎不全の患者では、リネゾリド(活性物質)は主に PNU-142586 (40%)、未変化体 (30%)、および PNU-142300 (10%) として尿中に排泄されます。平衡状態にある。
未変化の薬物の濃度は糞便中に検出されませんが、各用量の約 6% と 3% がそれぞれ PNU-142586 と PNU-142300 として排泄されます。排出半減期は平均して 5 ~ 7 時間です。
非腎臓クリアランスは、リネゾリド(活性物質)の総クリアランスの約 65% を占めます。リネゾリド(活性物質)の用量を増加させると、クリアランスにおけるわずかな非直線性が観察されます。
これは、高濃度のリネゾリド(活性物質)の存在下での腎臓および非腎臓クリアランスの低下によるものと考えられます。しかし、クリアランスの差は小さく、どうやら除去半減期には反映されていないようです。
特別な集団
リネゾリド(活性物質)のAC maxと分布容積(V ss )は、小児患者では年齢に関係なく類似しています。ただし、リネゾリド(有効成分)のクリアランスは年齢によって異なります。
生後1週間未満の早産児を除いて、生後1週間から11歳までの若い患者グループではクリアランスが速く、その結果、成人よりも曲線下面積(AUC)と半減期が短くなります。リネゾリド(活性物質)のクリアランスは、小児患者では年齢の増加とともに徐々に減少し、青年患者では平均クリアランス値が成人集団で観察される値に近づきます。
新生児、小児、青少年
生後 1 週間までの新生児では、リネゾリド (活性物質) の全身クリアランス (体重に基づく) は生後 1 週間で急速に増加します。したがって、8 時間ごとに 10 mg/kg の用量を受ける新生児は、生後 1 日目の全身曝露が大きくなります。
それにもかかわらず、








-1024x576.jpg?resize=1024,576&ssl=1)


